Srdcové arytmie početnosť porušenie, rytmus a postupnosť kontrakcie srdca. môže dôjsť k arytmie pri štrukturálne zmeny v prevodového systému srdcových chorôb sa a (alebo) pod vplyvom autonómneho, endokrinných elektrolytu a d
Srdcové arytmie početnosť porušenie, rytmus a postupnosť kontrakcie srdca. Arytmia môže nastať štrukturálne zmeny v prevodového systému s ochorením srdca a (alebo) pod vplyvom autonómneho, endokrinných a elektrolytu a ďalších metabolických porúch, intoxikácie, a niektoré liečivé účinky. Často, aj keď je exprimovaný štrukturálnymi zmenami v myokardu arytmie je spôsobené čiastočne alebo hlavne metabolických porúch. Vyššie uvedené faktory ovplyvňujú základné funkcie (automatizmus, vodivosť) celého cievneho systému alebo jeho oddelenia, sú zodpovedné za elektrické heterogénnosť myokardu, čo vedie k arytmii. V niektorých prípadoch, arytmie sú spôsobené jednotlivých vrodených vývojových chýb z prevodného systému. Závažnosť arytmické syndrómu nemusia odrážať závažnosť základného srdcového ochorenia. Arytmia sú diagnostikované prevažne EKG. Väčšinu arytmií možno diagnostikovať a diferencované klinické a elektrokardiografické známky. Občas budete potrebovať špeciálne elektrofyziologické vyšetrenia (alebo intrakardiálne elektrografia intraesophageal s stimulácia časťou prevodného systému), vykonávaný v špecializovaných srdcových zariadení. Liečba arytmií vždy zahŕňajú liečbu základného ochorenia a skutočnou antiarytmické pôsobenie.
Normálny rytmus poskytuje automatizmu sínusovom uzla, sa nazýva sinus. Frekvencia sínusového rytmu u väčšiny zdravých dospelých v kľude je 60-75 tepov / min.
Sínusová arytmia - sínusový rytmus, v ktorom rozdiel medzi R-R intervaloch EKG presahuje 0,1. Respiračné sínusová arytmia - fyziologický jav, to je výraznejší (pulzný alebo EKG) u mladých jedincov, a s pomalým, ale hlboké dýchanie. Faktory zrýchľuje sínusový rytmus (fyzické a emocionálny stres, sympatomimetiká), zníženie alebo odstránenie respiračné sínusové arythmie. Sínusová arytmia nie je spojená s dýchaním, to je vzácne. Sínusová arytmia sám nevyžaduje liečbu.
Sínusová tachykardia - sínusový rytmus s frekvenciou viac ako 1 minútu pri 90-100. U zdravých ľudí, v priebehu cvičenia a emocionálne vzrušenie. Vyhlásil tendencia k sínusovej tachykardii - je prejavom neurocirculatory dystónia, v tomto prípade, tachykardia výrazne znížená pri zadržaní dychu. Dočasne sínusová tachykardia dochádza pod vplyvom atropín, sympatomimetík, s rýchlym poklesom krvného tlaku akejkoľvek povahy, po konzumácii alkoholu. Ďalšie trvalá sínusová tachykardia je na horúčka, tyreotoxikóza, myokarditída, srdcové zlyhanie, anémia, pľúcna embólia. Sinus tachykardia môže byť sprevádzané búšenie srdca.
Liečba by mala byť zameraná na základné ochorenie. Keď tachykardia spôsobené hypertyreóza, sekundárne význam je použitie beta-blokátorov. Keď sínusová tachykardia spojené s neuro dystónia, môže byť užitočné, sedatíva, beta-blokátory (v malých dávkach) - verapamil: tachykardia spôsobené srdcové zlyhanie, srdcové glykozidy podávané.
Sínusová bradykardia -sinusovy rytmus s frekvenciou nižšou ako 55 v 1 min -neredka zdravé, a to najmä vo fyzicky školených osôb v pokoji, vo sne. To je často v kombinácii s výraznou respiračnou arytmiou, niekedy s arytmiou. Sínusová bradykardia môže byť jedným z prejavov neuro dystónia. Niekedy sa vyskytuje v zadnediafragmalnom infarktu myokardu, v rôznych patologických procesoch (ischemických, skleróza, zápalové, degeneratívne) v sínusovom uzle (chorý sinus syndróm. - viď nižšie), so zvýšením vnútrolebečného tlaku, zníženou funkciou štítnej žľazy, niektoré vírusové infekcie pod vplyvom niektorých liekov (srdcové glykozidy, beta-blokátory, verapamil, sympatolytiká, najmä rezerpín). Niekedy bradykardia to prejavuje v podobe nepríjemných pocitov v srdci.
Liečba je zameraná na základné ochorenie. Pri ťažkej sínusová bradykardia, spôsobené neuro dystónia a z iných dôvodov, niekedy efektívne Belloidum, Alupent, aminofylín, čo môže mať dočasný symptomatický účinok. V zriedkavých prípadoch (závažné príznaky) je dočasné alebo trvalé stimulácie.
Ektopických rytmov. S oslabenie alebo ukončenie činnosti sínusovom uzla môže nastať (dočasné alebo trvalé), náhradné mimomaternicových bije, to znamená, že zníženie srdce vzhľadom k manifestácii automatizmu iných častí prevodového systému alebo myokardu. Ich frekvencia je zvyčajne nižšia, než je frekvencia sínusového rytmu. Typicky je distálny ektopické zdroj frekvencia, tým menšia početnosť jeho impulzu. môže dôjsť ektopických sťahov pri zápalových, ischemických, sklerotických zmien v sínusovom uzle a v iných častiach cievneho systému, ktoré môže byť jedným z prejavov syndrómu chorého sínusu (cm. nižšie). Supraventrikulárna ektopický rytmus môže byť spojená s autonómnou dysfunkciou, predávkovanie srdcových glykozidov.
Občas mimomaternicové pauza spôsobená zvýšením mimomaternicovom automatizmu centralizáciu, zatiaľ čo srdcová frekvencia je vyššia ako reprodukčné mimomaternicového rytmu (mimomaternicové zrýchlenom tempe). Prítomnosť ektopický rytmus a jej zdroj je určený samotným EKG.
Vyznačujúci sa tým, fibrilácia konfigurácia rytmus Vlna P mení Diagnostické známky nejasný. Niekedy trvania forma Vlna P a P Q zmeny od cyklu k cyklu, ktorý je spájaný s migráciou kardiostimulátora siení. Atrioventrikulárny rytmus (rytmus z oblasti átrioventrikulárneho zlúčenín) sa vyznačuje tým, inverziou P-vlna, ktorá môže byť detekovaná v blízkosti komory komplex alebo položený na ňom. Pre výmenu atrioventrikulárna rytmus frekvenčnej charakteristiky pri 40-50 po dobu 1 minúty, na urýchlenom-1 60 až 100 min. Ak je aktívnejší ako sinoatriálním uzla a vykonávanie reverznej impulz je blokovaný niekoľko ektopické centrum, potom sú podmienky pre neúplné átrioventrikulárneho dissotsiatsii`, vyznačujúci sa tým, sínusový rytmus obdobie sa striedajú s obdobiami s náhradou atrioventrikulárna (zriedkavé komorová) rýchlosť, ktorá funkcia je viac vzácne atriálnej rytmus (P) a nezávislé, ale častejšie komorový rytmus (QRST). ventrikulárna tlkot ektopická (R pravidelný zub chýba, deformované komorovej komplexy, frekvencia 20 až 50 1 min), sa zvyčajne označuje významné zmeny myokardu, pri veľmi nízkej frekvencii komorových kontrakcií môže prispieť k ischémii životne dôležitých orgánov.
Liečbu. Keď sa nad ektopických rytmov mali liečiť základné ochorenie. Atrioventrikulárneho rytmus a neúplné atrioventrikulárna disociácia spojená s autonómnou dysfunkciou, môže byť dočasne odstránené atropínom alebo atropínu liečivá. Keď ventrikulárna rytmus vzácna, môže byť nevyhnutné dočasné alebo trvalé stimulácie.
Extrasystoly - predčasné kontrakcie srdca, pulz je kvôli vzhľadu sínusového uzla. Arytmia môže sprevádzať akúkoľvek srdcové ochorenia. Nie menej ako polovica času bije nie je spojená s ochorením srdca, a je spôsobená vegetatívnym a psycho-emočných porúch, liečbu drogovej závislosti (najmä srdcových glykozidov), poruchy elektrolytov rôznej povahy, použitie alkoholu a stimulantov, fajčenie, reflexné účinok vnútorných orgánov. Občas extrasystola zistená u zdanlivo zdravých jedincov s vysokou funkčnosťou, ako sú atléti. Pohybová aktivita všeobecne vyvolať arytmie súvisiace s ochorením srdca a metabolické poruchy, a potlačiť arytmia v dôsledku autonómnej dysregulácia.
Beats môže dôjsť v rade, a ďalšie dva - pár a skupina tepov. Rytmus, pri ktorej pre každý normálny systoly by extrasystola nazýva bigemia. Zvlášť nepriaznivé Hemodynamicky neefektívne skoré bije vyskytujúce sa súčasne s zubov T predchádzajúceho cyklu, alebo nie viac ako 0,05 sekundy po jej uzavretí. Ak sú ektopických pulzov generovaných v rôznych ložísk, alebo na rôznych úrovniach vznikajú politopnye extrasystoly, ktoré sa líšia tvarom extrasystolic komplexu na EKG (v rámci jedného výfuku) a najväčší interval predekstrasistolicheskogo. Tieto obchôdzky častejšie z dôvodu podstatných zmien v myokardu. Niekedy je možné po dlhšej rytmické fungujúci mimomaternicového pozornosti, spolu s fungovaním sínusového kardiostimulátora - parasystolie. Parasistolicheskie impulzy riadiť správne (obvykle viac zriedkavé) rytmus, nezávisle na sínusový rytmus, ale niektoré z nich sa zhoduje s refraktérnej periódy okolité tkanivá a nemôžu byť realizované.
Atriálnej extrasystoly na EKG sú charakterizované zmenou tvaru a smeru P vlny a komorového komplexu normálne. Postextrasystolic intervalu nemožno zvýšiť. Keď čoskoro predčasné atriálnej kontrakcie je často pozorované porušenie atrioventrikulárna a intraventrikulárne vedenie (často podľa druhu blokády pravej nohy) vo extrasystolic cykle. Atrioventrikulárny (oblasť atrioventrikulárnych pripojenie) extrasystoly vyznačujúci sa tým, že ozubený P sa nachádza v blízkosti komory komplexu nezmenenom alebo položený na to. Možné porušenie intraventrikulárne vedenie v extrasystolic cykle. Postextrasystolic pauza zvyčajne sa zvyšuje. Ventrikulárne extrasystoly sú viac či menej výrazný QRST komplexné deformácii, ktorá nie je predchádza P vlny (s výnimkou veľmi neskoré ventrikulárne extrasystoly, v ktorom zaznamenaný normálne P-vĺn, P-Q interval, ale skrátené). Množstvo pre- a postzkstrasistolicheskogo intervaloch rovných alebo mierne väčší, než je doba trvania dvoch intervalov medzi kontrakciami sinus. Keď čoskoro bije v pozadí bradykardiu postextrasystolic pauza nemôžu byť (intercalary beatov). Prilevozheludochkovyh extrasystoly na olovo QRS V, je najväčší zub R, smeruje nahor, Kedy pravej komory zubné-S, smerom nadol.
Príznaky. Pacienti necíti žiadne predčasné beaty alebo pocit je ako lepšia zasunúť srdca alebo potopenie srdce. V štúdii impulzu zodpovedá predčasné extrasystola oslabený pulzný vlny alebo pulzný stratu vlny raz a počúvanie -prezhdevremennye srdcové ozvy.
Klinický význam predčasnými sťahmi môžu byť rôzne. Zriedkavé extrasystoly v neprítomnosti srdcových ochorení zvyčajne majú významnú klinickú hodnotu. Zvýšené extrasystoly niekedy označuje zhoršenie stavu (ischemická choroba srdca, myokarditídy, atď.) Alebo glykozid intoxikácie. Časté predčasné atriálnej bije často predzvesťou fibrilácia predsiení. Zvlášť nepriaznivé časté skoro a politopnye skupina a ventrikulárne extrasystoly, že v akútnym infarktom myokardu a srdcové glykozid intoxikáciu môžu byť prekurzory fibrilácie komôr. Časté predčasných sťahov (G alebo viac za 1 minútu) môžu samy o sebe prispieť k zhoršeniu srdcovej nedostatočnosti.
Liečbu. Je potrebné identifikovať a prípadne eliminovať faktory, ktoré vedú k arytmii. Ak extrasystola väzby na konkrétne ochorenie (myokarditída, tyreotoxikóza, alkohol a podobne.), Liečba ochorenia je rozhodujúce pre odstránenie arytmie. Ak sa bije v kombinácii s ťažkými psycho-emočné poruchy (bez ohľadu na prítomnosť alebo neprítomnosť ochorenia srdca), je dôležité, sedatívne ošetrenie. Beats v sínusovej bradykardie, spravidla nevyžadujú antiarytmické terapie, niekedy pretrváva Belloidum (1 tabletu 1-3 krát denne). Zriedkavé extrasystoly v neprítomnosti srdcových chorôb aj všeobecne nevyžadujú liečbu. Ak sa liečba uznáva ukazuje zvolený antiarytmických s ohľadom na kontraindikácie, začína s menšími dávkami, vzhľadom na to, že propranolol (10-40 mg 3-4 krát denne), verapamil (40-80 mg 3- 4 krát deň), chinidín (200 mg 3-4 x denne) v priebehu aktívnej supraventrikulárnej ekstrasistolah- lidokaínu (hmotnosť / hmotnosť 100 mg), prokaínamid (orálna 250-500 mg 4-6-krát denne), fenytoín (100 mg 2-4 krát denne), etmozin (100 mg 4-6 x denne) - s PVC, Cordarone (200 mg 3x denne po dobu 2 týždňov, a následne 100 mg trikrát denne) a disopyramid (200 mg 2-4 x denne) - pod sebou.
Ak sa vyskytnú alebo sa stanú častejšie pri liečbe srdcovými glykozidmi obchôdzky, mali by byť dočasne zrušená menovať drogy draslík. Keď skorý polytopickými ventrikulárne extrasystoly nutné hospitalizovať pacienta, najlepší prostriedok (spolu s intenzívnej liečbe základného ochorenia) je intravenózna lidokaín.
Paroxyzmálna tachykardia -Prístup ektopické tachykardia, vyznačujúci sa tým správnym rytmu s frekvenciou asi 140 - 240 v 1 min s náhlym začiatkom a náhle ukončenie. Etiológie a patogenézy paroxyzmálna tachykardia sú podobné tým úderov.
EKG vo väčšine prípadov môže byť izolovaný supraventrikulárnej (atriálnej a atrioventrikulárnej) a ventrikulárna tachykardia. Predsieňová paroxyzmálna tachykardia je charakterizovaná prísnou rytmu, prítomnosť EKG nezmenené komorové komplexy, u ktorého môžu byť deformované ľahko viditeľné zuba R. predsieňovej tachykardie často sprevádzaná narušením atrioventrikulárny a (alebo) s intraventrikulárne vedenie, často u pravého ramienka bloku. Atrioventrikulárny tachykardia (z oblasti átrioventrikulárneho zlúčenín) je charakterizovaný tým, že má negatívny P vlny, ktorý môže byť umiestnený v blízkosti komplex QRST alebo viac ich aplikovanej. Prísne rytmus pravidelný. Možné intraventrikulárne poruchy vedenia. Vyznačuje EKG siení a atrioventrikulárnej tachykardia nie je vždy možné. Niekedy sa u týchto pacientov je nával na EKG zaznamenal beatov, ktoré sa vyskytujú na rovnakej úrovni. Ventrikulárna tachykardia sa vyznačuje značnou deformácii QRST komplexu. Átrium môžu byť radi, bez ohľadu na komôr v správnom rytme, ale je ťažké odlíšiť P vlna. Tvar a amplitúda komplexu T ORS a izoelektrický vrstevnici mierne líšiť od cyklu k cyklu, rytmus zvyčajne nie je prísne správne. Tieto vlastnosti odlíšiť od komorovej tachykardie supraventrikulárne blokáde ramienka blok. Niekedy sa počas niekoľkých dní po paroxyzmálna tachykardia na EKG zaznamenané negatívne T vlny, aspoň - ofsetové zmeny ST-segmentu, označované ako posttahikardialny syndróm. Takíto pacienti musia byť sledované a vylúčenie, ktoré melkoochagovogo infarkt myokardu.
Príznaky. Nával tachykardia sa obvykle cíti ako srdcový infarkt s jasným začiatkom a koncom, trvajúce od niekoľkých sekúnd až po niekoľko dní. Supraventrikulárna tachykardia sú často sprevádzané ďalšími prejavmi dysfunkcie autonómneho - potenie, močenie bohaté na konci útoku, zvýšenie peristaltiky čriev, mierne zvýšenie telesnej teploty. Predĺžené útoky môžu byť sprevádzané slabosť, mdloby, nepríjemný pocit v srdci, a v prítomnosti srdcového ochorenia - angína, vznik alebo rast srdcového zlyhania. Spoločné pre rôzne typy supraventrikulárna tachykardia je možnosť aspoň dočasnú normalizáciu rytmu v oblasti karotického sínusu masáže. Komorovej tachykardie je menej častá a je takmer vždy spojená s ochorením srdca. Ona nereaguje na krkaviciach sínus masáží, a často vedie k narušeniu prekrvenie orgánov a zlyhanie srdca. Ventrikulárna tachykardia, zvlášť v akútnym infarktom myokardu obdobie môže byť prekurzorom fibrilácie komôr.
Liečbu. Počas útoku nevyhnutné zastaviť zaťaženie, je dôležité uistiť pacienta, použiť, ak je to nutné sedáciu. Vždy je nutné odstrániť pomerne vzácne výnimky, kedy záchvat tachykardia spojené s srdcový glykozid intoxikáciou alebo chorého sínusu (pozri nižšie). - títo pacienti by mali byť okamžite hospitalizovaný v kardiologického oddelenia. Ak sú vylúčené také situácie, potom sa supraventrikulárna tachykardia v prvých minútach útoku vyžaduje stimulácii blúdivého nervu - intenzívna masáž regiónu carotid sinus (kontraindikovaný u starších osôb) striedavo vľavo a vpravo, evokujúce grganie, tlak na brušné svaly alebo očnej buľvy. Niekedy pacient sám prestane útočiť meškanie dychu a snažil zistiť zapnutím hlavu a inej techniky. V prípade poruchy je vhodné opakovať manévre vagotropic a neskôr na pozadí liečby drogovej závislosti. Príjem 40-60 mg propranolol na začiatku napadnutie niekedy zbavuje to o 15 20 min. Rýchlejšie a spoľahlivejšie akty / zavedenie verapamil (4,2 ml 0,25% roztoku) alebo propranolol (5 ml 0,1% roztoku) alebo prokaínamid (5-10 ml 10% roztoku). Tieto lieky sa musí podávať pomaly v priebehu niekoľkých minút, neustále sledovať krvný tlak. Jeden pacient nemôže vstúpiť do verapamil, je propranolol. Keď významná hypotenzia vopred podkožne alebo do svalu mezaton. U niektorých pacientov, efektívne digoxín podávané vnútrožilovo (pokiaľ neobdržal pacient glykozidy v nadchádzajúcich dňoch pred útokom). Ak je útok nezastaví, a pacientov stav zhoršuje (čo je zriedkavé, s supraventrikulárna tachykardia), je pacient odoslaný na kardiológiu nemocnice pre úľavu od útoku spoločným intraatrial alebo pažerákovou predsieňovej stimulácie alebo použite kardioverziu. Liečba komorovej tachykardie by mali spravidla vykonávať v nemocnici. Najúčinnejšia v / lidokaínu (napr., 75 mg / v s opakovaním 50 mg každý 5-10 min, monitorovanie EKG a krvného tlaku, a to až do celkovej dávky 200-300 mg). Pri závažnom stave pacienta spojené s tachykardiou, nemôže byť odložený elektroimpulsního liečbu. Rovnako ako u supraventrikulárne alebo ventrikulárnej tachykardie u účinnej príjem môže byť etatsizina 50-75 mg (denná dávka 75 až 250 mg), a ventrikulárna tachykardia efektívne etmozin - 100-200 mg (denná dávka 1400-1200 mg).
Potom, čo je znázornené návale tachykardia prijímanie antiarytmiká v malých dávkach, aby sa zabránilo opakovaniu, tým lepšie pre to použiť vo vnútri liečivo, ktoré sa paroxysmy.
Fibrilloflutter (fibrilácia predsiení). Fibrilácia predsiení - chaotické zníženie oddelené skupiny fibrilácia svalových vlákien, teda átrium vo všeobecnosti nie je znížený, ale vzhľadom k variabilite átrioventrikulárneho arytmii komôr, obvykle s frekvenciou asi 1 100-150 minút. Flutter siení, fibrilácia kontrakcie pravidelne s frekvenciou asi 250 až 300 na 1 min-frekvenčných komorových kontrakcií určených átrioventrikulárneho prenosu, komorová frekvencia môže byť v rovnakej pravidelný alebo nepravidelný. Fibrilácia predsiení môže byť trvalé alebo parokoizmalnym. Záchvaty sa často predchádza trvalé formy. Flutter predsiení sa vyskytuje v 10-20 krát menšie, než je blikanie, a zvyčajne vo forme záchvaty. Niekedy flutter a fibrilácie predsiení sa striedajú. Fibrilácia predsiení môže dôjsť s mitrálnej ochorenie srdca, ischemickej choroby srdca, tyreotoxikóza, alkoholizmu. Prechodné fibrilácia predsiení je niekedy pozorovaná u infarktu myokardu, srdcová glykozid intoxikácie a alkoholu.
EKG s fibriláciou vlna P chýba, namiesto toho zaznamenané náhodné vlny, ktoré sú najlepšie vidieť v olovených V1-komorových komplexov sledovať zlú tempo. S častým komorového rytmu môže dôjsť k blokáde nohy, typicky s blokom pravého ramienka. V prítomnosti fibrilácie predsiení spolu s poruchami atrioventrikulárny vedenia alebo ovplyvnená liečbou frekvencia komorová frekvencia môže byť menšia (menej ako 60 minút v 1 - bradisistolicheskoe fibrilácia predsiení). Občas sa fibrilácia predsiení v kombinácii s kompletnou atrioventrikulárny blokádu. Keď sa namiesto toho flutter P vlny registrovaný pravidelné fibrilácia vlnu bez prestávky má charakteristické pílkovité View- komorové komplexy nasledovať po každom rytmických 2., 3., a tak ďalej. G. fibrilácia arytmiu vĺn, alebo v prípade, že vodivosť sa často mení.
Príznaky. Fibrilácia predsiení nemusí cítiť zle, alebo sa cíti ako tlkot srdca. Fibrilácia predsiení a flutter s nepravidelným komorového rytmu aritmichen tepu, srdcové ozvy premenlivý zvučnosť. Plniace pulz tiež variabilné a časť srdcovej frekvencie nedáva pulzný vlny (deficit pulz). Flutter predsiení s pravidelným tempom komory môže byť diagnostikovaná iba EKG. Fibrilácia predsiení je komorový rytmus rýchly podporuje vznik alebo rast srdcového zlyhania. Ako dôkaz, a to najmä paroxyzmálna fibrilácia predsiení spôsobuje sklon k tromboembolické komplikácie.
Liečbu. Vo väčšine prípadov, ak je fibrilácia predsiení je spojená s fatálnym ochorením srdca, na liečbu racionálne spomalenie komorovej frekvencie (až 70 až 80 až 1 minúta), pre ktoré je systémové podávanie digoxínu používa s pridaním pokiaľ je to nutné z malých dávok propranolol, prípravkov draslíka. V niektorých prípadoch vyliečiť základné ochorenie alebo jeho exacerbácií (operačné odstránenie chyby kompenzácie tyreotoxikóza, úspešnú liečbu myokarditídy, zastavenie podávania alkoholu), môže viesť k obnoveniu sínusového rytmu.
Niektorí pacienti s perzistentné fibrilácia predsiení trvajúci až 2 roky fibrilácia môžu byť odstránené v nemocnici liek alebo elektrické liečby impulzov. Výsledky liečby je lepšie ako na kratšiu dobu trvania arytmie, fibrilácia menšieho rozsahu a závažnosti srdcového zlyhania. Defibrilácie je kontraindikované u k výraznému zvýšeniu predsieňových tromboembolických komplikácií v bezprostrednej histórii, myokarditída, ventrikulárna rytmus vzácne (nie je v spojení s liečbou) vyjadrené poruchy vedenia, srdcové glykozid intoxikácie, rôzne stavy brzdiaci antikoagulačnú liečbu. Časté záchvaty fibrilácia predsiení v minulosti tiež poukazujú na vyhliadku malého sínusový rytmus.
Pri liečbe perzistentné fibrilácia predsiení spravidla 2-3 týždne defibriláciu a po rovnaký čas po predpísanej antikoagulanty. Vo väčšine prípadov sa účinnej liečby chinidínu. S dobrú znášanlivosť skúšobnej dávky (0,2 g), zvyšujúce sa liečivo podáva v dennej dávke, napríklad: 0,6-0,8-1,0-1,2-1,4 g dennú dávku danej nepatrne s 0,2 g interval 2-2,5 hodiny pod kontrolou EKG. Pre defibrilácie môžu byť použité zlektroimpulsnuyu liečbe, najmä vo vážnom stave pacienta, vzhľadom k arytmii. Okamžitý účinok kardioverzia je mierne vyšší u trepotaní než fibrilácia predsiení. Po obnovení sínusového rytmu, musí byť dlhá a trvalej podpore antiarytmická liečbu, typicky chinidín dávka 0,2 g každých 8 hodín, alebo iné antiarytmické liečivo.
Záchvaty fibrilácia predsiení často ukončené spontánne. Môžu byť odstránené intravenóznym podaním verapamil, digoxínu alebo prokaínamid. intraatrial alebo časté fibrilácia transezofageální elektrostimulácia možno použiť k záchvatu flutter predsiení. S častými záchvatmi vyžaduje systémové podávanie lieku flekainid preventívne. Systematické prijímacie digoxín niekedy podporuje preklad paroxyzmálna fibrilácia predsiení v trvalej forme, ktorá po dosiahnutí racionálnej frekvencie ventrikulárnej rytmus obvykle lepšie tolerovaná ako častými záchvatmi. S častými záchvatmi zle tolerovaná nepôsobí zbytočnú liečbu drogovej závislosti môže byť účinná čiastočné alebo úplné pitva Jeho zväzok (typicky pri srdcovej katetrizácie a použitie elektrokauterizáciu alebo laserové koagulácie) nasledovaný trvalým stimuláciou v prípade potreby. Tento zákrok sa vykonáva v špecializovaných inštitúciách.
Blikanie a ventrikulárna flutter, môže dôjsť k ventrikulárnej asystólia v každom závažným srdcovým ochorením (najčastejšie v akútnej fáze infarktu myokardu), a pľúcna embólia, predávkovaním srdcových glykozidov, antiarytmík, keď zlektrotravme, anestézie, s vnútrosrdcovú manipulácie, v ťažkých všeobecných metabolických porúch ,
Symptómy - náhle zastavenie krvného obehu, vzor klinickej smrti: nie pulz, srdcové ozvy, vedomie, chrapľavý agonal dýchanie, niekedy aj kŕče, rozšírenie zreníc (začína za 45 sekúnd po zastavení prietoku krvi). Rozlíšiť blikanie a chvenie a komorové asystólii môže EKG (prakticky - v zlektrokardioskopii). Ak komorová fibrilácia EKG vyzerá chaotický vlny rôznych tvarov a veľkostí. Krupnovolnovoe blikanie (2-3 mV) o niečo jednoduchšie obojsmerne s adekvátnu liečbu, melkovolnovoe naznačuje hlbokú myokardu hypoxii. Ak fibrilácia komôr je podobný elektrokardiogram EKG počas komorovej tachykardie, ale rytmus častejšie. komorový flutter hemodynamicky neúčinný. Asystólia (t. E. Neprítomnosť srdcovej elektrickej aktivity) zodpovedá priamke EKG. Niektoré pomocné diagnostická hodnota má pred sieňou: Skorá politopnye komorovej predčasných tepov a ventrikulárna tachykardia často predchádzajú blikanie a chvenie z komôr, zvýšenie blokádu - asystólia.
Liečba je znížená na okamžité vonkajšiu masáž srdca, umelé dýchanie, ktorá by mala pokračovať na dosiahnutie účinku (spontánny srdcové ozvy a srdcovej frekvencie), alebo na dobu nevyhnutnú na prípravu na kardioverziu (na žmurknutia a kmitanie) alebo dočasné stimulácia (u asystoly). Intrakardiálne podávanie liekov (chlorid draselný v mihnutia, epinefrín pre asystoly) môžu byť účinné u niektorých pacientov, ak je nainštalovaný povaha arytmie. Počas resuscitačnej dôležité prebytku okysličenie, zavádza hydrogénuhličitan sodný. Pre prevenciu recidívy život ohrozujúce ventrikulárne tachyarytmie je nevyhnutná pre niekoľko dní, než vstúpi do / lidokaín, chlorid draselný, intenzívne liečiť ochorenie.
Blokáda srdce - srdcové abnormality spojené s oneskorením alebo ukončenie impulzu prevodového systému. Lokalizácia rozlíšiť sinoátriová blokády (na úrovni siení myokardu), atrioventrikulárna zhepudochkovye (na atrioventrikulárny uzol) a intraventrikulárne (na úrovni jeho a jeho dôsledky lúča). Podľa závažnosti rozlíšiť vedenia spomaľuje (každý impulz trvale vedená do spodných častí prevodového systému, blokáda 1 stupeň), neúplné blokáda (držaný len časť impulzu, II Stupeň blokády) a úplné blokády (žiadny pulz sa vykonáva, srdcová činnosť sa udržuje ektopickej stredovej referenčné rytmus blok stupeň III).
Poruchy sinoatriálnej a atrioventrikulárne vedenie môže nastať, keď myokarditída, kardiosklerosis, fokálna a degeneratívne lézie myokardu, najmä v oblasti zadnediafragmalnoy stien intoxikáciou, napríklad, srdcové glykozidy, sa zvýšením predominanciou tónu, pôsobením beta-blokátory, verapamil. Porušenie intraventrikulárne vedenie často spôsobené nekrotizujúcej, sklerotické alebo zápalovými procesmi. Nie je ťažké poruchy vedenia (sinoatriálny a atrioventrikulárny blokáda 1 a II stupňa, blokáda pravého ramienka bloku, alebo jeden z vetiev ľavej nohy), niekedy sa vyskytujú u zdravých jedincov. Vrodená kompletné priečny blokáda je veľmi vzácna. Všeobecne platí, že distálnej a vyjadril blokáda, tým vyššia je jeho klinický význam. Všetky bloky môžu byť trvalé alebo prechodné, prechodný blokáda niekedy označujú zhoršenia srdcového ochorenia. Lokalizácia a závažnosť blokáda určená EKG, intrakardiálne spoľahlivejšie, keď je vodivý potenciály registračný systém.
Sinoátriová blok -diagnostiruetsya iba neúplná blokáda: sínusový rytmus alebo sínusová arytmia označené strate jednotlivých komplexov PQRST c vhodne (dvakrát, aspoň trikrát alebo viac) predĺženie diastolický pauza.
Atrioventrikulárny blok 1 stupeň interval P - Q B je rozšírená na viac ako 0,21, avšak predsieňovej impulzy dostať do komôr. Atrioventrikulárny stupeň blok II: samostatné predsieňovej impulzy sú vedené do komôr, ventrikulárna komplex zodpovedajúci padá (na izolované EKG P-vĺn). Keď typ blokáda proximálny (na atrioventrikulárny uzol) takejto straty predchádza progresívne predĺženie Q P interval v rozmedzí 2-8 cykly, a táto doba sa opakujú, niekedy pravidelne. Keď je blokáda distálny typu (v distálnej zväzku His a úroveň) straty jednotlivých cyklov nie sú predchádza postupné predlžovanie intervalu P Q. Blockade distálnej typu prípade s ťažším poškodenia myokardu, sa často zmení v úplnej priečnej blokády. Atrioventrikulárny blok grade-III átrium a pravej komory sú nadšení, ale nezávisle na sebe rytmus. To môžu byť tiež izolované proximálny typ bloku (úzkych QRS, komorovú frekvenciu v asi 40 až 50 min-1 predchádza neúplná blokáda typ proximálnej) a distálny typu (široký QRS, ventrikulárna rytmus frekvenciu okolo 20 až 40 min-1 predchádzajú s, niekedy veľmi krátky, neúplný blokáda distálnej typu). Najpresnejšie stanovenie úrovne blokády je možné záznamovým vnútrosrdcovú potenciálom prevodného systému.
Intraventrikulárne bloky sú spojené s jedným, dva alebo všetky tri vetvy intraventrikulárne Prevodné systém (mono-, bi- a trifastsikulyarnye blokáda). Blokáda predné alebo zadné vetvy vetvy ľavého ramienka so značnou odchýlky elektrického osi srdca, v tomto poradí, vľavo alebo vpravo (posledná menej špecifický príznak: by mali byť vylúčené iné, bežné príčiny EKG správny typ). Pri pravej ramienka blok počiatočnú časť komplexu QRS uložené konečný rozšíril a pílkovité, trvanie QRS uvelichena- zvyčajne na čele V ^ zvyčajne zväčšený a zúbkované zub R, ST segmentu vynechané zub T otritsatelnyy- elektrické osi vo frontálnej rovine sa premieta zlý (S- štandardné EKG vedie k typu). Kombinácia blokády pravej nohy na blokádu jednej z vetiev ľavej nohe (bifastsikulyarnaya blokády), vyznačujúci sa prítomnosťou EKG značky blokádu pravej nohy a významné odchýlky elektrického osi. Blokáda oboch vetiev ľavej nohy, ľavá noha: blokáda QRS komplexu je rozšírený až 0,12, a zazubren- na ľavej strane hrudníka vedie prevláda zuba R, ST4acTO segmente vynechané negatívne T vlny. Trifastsikulyarnaya blok zodpovedá atrioventrikulárny Typ reklamy blokáda III distálny rozsah (viď. Výška).
Príznaky. Pri neúplnej blokáda priečny označené stratovosť a srdcové ozvy. Intraventrikulárne bloky sú často sprevádzané štiepanie tóny, často - blokáda pravého ramienka blok. Kompletné blokáda sa vyznačuje stabilným priečnym bradykardiu, srdcové ozvy trhaný zvučnosť, kŕče (záchvaty TAPS - Stokes - Morgagni). Angina pectoris, srdcové zlyhanie, môže dôjsť k náhlej smrti, keď je plný priečny blokáda, najmä distálnej typu.
Liečbu. Ktoré sú príčinou ochorení, eliminovať faktory, ktoré vedú k blokáde. S neúplným a úplné priečne blokády proximálnej písať niekedy používaný atropín, izoproterenol, aminofylín, ale účinnosť týchto fondov je nestály a nespoľahlivý, v najlepšom prípade, že majú dočasný efekt. Blokáda vedúce k zlyhaniu srdca, a (alebo), periférny krvný obeh, rovnako ako čiastočné a úplné blokády distálnej druhu sa ukazuje použitie dočasné alebo trvalé komorovej elektrickej stimulácie.
syndróm chorý sinus (SSS), je spojená s oslabením alebo zastavenie sínusového uzla automaticitu. SSS jednotka môže byť spôsobená ischémiou priestoru (často s infarktom myokardu, najmä zadnediafragmalnom ako prechodné alebo trvalé komplikácie) cardiosclerosis (aterosklerotických, postmiokarditicheskim, najmä po záškrtu), myokarditída, kardiomyopatia, a infiltratívny poškodenie myokardu. SSS môže byť tiež prejavom vrodenej charakteristiky prevodového systému. Postup pre určenie výskytu SSS, niekedy šíri do ďalších segmentov vaskulárneho systému.
Príznaky. Najtypickejšie Kombinácia sínusová bradykardia alebo existujúcimi bradyarytmiami s záchvaty tachysystolic a ektopických arytmií. Ďalšie prejavy syndrómu: náhradné doby ektopický rytmus a niekedy aj úplné asystólia, migrácia kardiostimulátora, fibrilácia predsiení (typičtěji s ventrikulárna rytmus riedke, ktorá indikuje zapojenie atrioventrikulárneho uzla), sinoatriálna blok, arytmia a tachykardia, supraventrikulárne viac. Je príznačné, že bezprostredne po tachykardia pauza je obzvlášť veľký, neobvyklý nárast pauze môže byť po bije viditeľný. Veľa pacientov so syndrómom chorého uzla nesprevádza nepríjemných pocitov. V niektorých prípadoch to môže byť príznakom nedostatočného prekrvenia mozgu, srdca, zlyhanie srdca, je to možné. Pacienti nemôžu tolerovať vagotropic dopad.
Liečbu. Mnohí pacienti nepotrebujú liečbu. S častými zmenami rytmu, s príznakmi poruchy prekrvenia životne dôležitých orgánov je konštantná alektrokardiostimulyatsiya. Sympatomimetiká a antiarytmiká všeobecne kontraindikované, pretože môžu zodpovedajúcim spôsobom zvýšiť tahikardichesky nebezpečné alebo bradykardické syndróm komponentov. Prognóza je veľmi závislá na choroby, ktorá viedla k vývoju syndrómu.
syndróm preexcitation (Wolff - Parkinson - biela) - EKG syndróm sa skrátením F Q intervalu a QRS expanziu v dôsledku tzv počiatočnej delta - vlny. Syndróm môže byť trvalá alebo prechodná. Je založený na vlastnej rysu prevodového systému (prítomnosť prídavných dráh). Tento syndróm sa môžu objaviť pri narodení alebo manifest neskôr diagnostikovaná iba EKG. Niektoré vodiče môžu zistiť zubov Q, sa mení S - T, čo niekedy vedie k chybnému diagnostike ischemickej choroby srdca, infarkt myokardu, ventrikulárna hypertrofia. Približne polovica pacientov majú rôznu frekvenciu a trvanie paroxyzmálna supraventrikulárna tachykardia, zriedka - fibrilácia predsiení (niekedy veľmi rýchly komorový rytmus - asi 200 1 min). Syndróm môže byť občas kombinovať s akýmkoľvek ochorením srdca.
Liečba v neprítomnosti paroxyzmálna arytmií sa nevyžaduje, aby sa zabránilo dôsledky, ktoré ich (napríklad alkohol) môže vyvolať. liečbu drogovej závislosti a prevenciu paroxyzmálna tachykardia sa vykonáva v podstate rovnakým spôsobom ako v paroxyzmálne supraventrikulárne tachykardiu inej povahy. Verapamil je efektívna častejšie. Digoxín je považovaný za kontraindikovaný v prípade, že syndróm v kombinácii s fibriláciou predsiení. Ak lieky nával neefektívne a pacientov stav zhoršuje, sa uchyľujú k elektrickému ošetrenie impulzov. Ak útoky sú časté a spojené s ťažkými príznakmi, útoky vykonáva preventívnej liečby, výberom účinné antiarytmikum. S častými útokmi a zle tolerovaná a neúčinnosť lieku profylaxiu disekcia použiť ďalšie vodivé dráhy (obvykle transvenóznym elektrokauterizáciu alebo laserovým koagulácie) a následne s trvalým stimuláciou v prípade potreby.
Arteriálny krvný tlak GIPERTENZII- nárast z úst aorty do arteriol, vrátane. V praxi lekár (a tým aj pacient) je zameraný na hodnote tzv tlak ЂsluchaynogoЂ meraná u pacienta po piatich minútach odpočinku v polohe posediačky. Rameno, na ktorej je manžeta namontovaná, musí byť na úrovni srdca, kaučuk Nádoba manžetové laloky rameno pokryje aspoň 2/3, manžeta nemala hýbe na ohybe ohyb. Krvný tlak (TK) bol meraný trikrát v rade a vziať do úvahy najnižšie hodnoty. U dospelých, diastolický krvný tlak zodpovedá fáze V Korotkovovej (vymiznutie tónov) u detí - IV fáza (ostrý oslabenie tónov). Počas prvého vyšetrenia pacienta musí lekár merať krvný tlak na oboch ramenách a pod vhodným pokazaniyah- a nôh.
U zdravých ľudí, 20 -40 rokov ЂsluchaynoeЂ krvný tlak je zvyčajne nižšia ako 140/90 mm Hg. Art. U jedincov vo veku od 41 do 60 rokov - menej ako 145/90 mm Hg. Art. U zdravých ľudí nad 60 rokov systolického krvného tlaku vo väčšine prípadov nepresahuje 160 a diastolický - 90 mm. Hg. Art. Je potrebné rozlišovať medzi sporadické (situačný), akútne mierne zvýšeným krvným tlakom a chronické, často recidivujúce rastom krvného tlaku. Kým prvá sa môže odrážať fyziologické reakcie, druhé smerujú mimo svoje hranice.
K dispozícii je primárny arteriálna hypertenzia (AH) a sekundárna hypertenzia. Vnútri hraníc primárnej hypertenzie rozlíšiť prevažujúci ochorenie nazývané esenciálnej hypertenzie alebo vysoký krvný tlak, a nestabilné štátnej regulácie krvného tlaku, so záľubou pre jeho prechodnú mierny nárast (tento stav sa nazýva hraničné AH).
Sekundárne (symptomatické) AG tvorí asi 10% všetkých prípadov chronickej alebo opakovanej zvýšenie systolického a diastolického krvného tlaku. Ich vznik je spojený s poškodením orgánov alebo systémov, ktoré majú priamy alebo nepriamy vplyv na krvný tlak. Zvýšenie krvného tlaku je jedným zo symptómov ochorení týchto orgánov alebo systémov. Odstránenie alebo vedúci etiologické patologický faktor často vedie k normalizácii krvného tlaku alebo sa výrazne zníži. V závislosti na zapojenie sa do procesu zvyšovania krvného tlaku útvaru sekundárna hypertenzia sú klasifikované takto: 1), obličiek a) parenchýmu b) renovaskulárna 2) endokrinnye- 3) hemodynamické (kardiovaskulárne, mechanické) - 4) neurogénna (fokálne);
5) ďalšie.
Skupina renálnej parenchýmu hypertenzie zahŕňajú hypertenziu v akútnej a chronickej pyelonefritídy a glomerulonefritída, polycystické ochorenie obličiek, vrodenú alebo získanú obštrukčnou hydronefróza, abnormalít obličiek, diabetická glomeruloskleróza, lupus nefritída, ochorenia obličiek s ožarovaním a tak ďalej. D. renovaskulárna hypertenzia (2-5% z celkového AH), môže byť vrodená (napr. v prípadoch, fibromuskulární dysplázia renálnej artérie) a získaných (zvyčajne v dôsledku aterosklerotického zúženia obličkových artérií alebo nešpecifickej aortoarteritis).
Endokrinné AG (asi 2% všetkých hypertenzie) viesť chromafinných feochromocytóm a iné nádory (Paragangliomy), primárny aldosteronizmus (Cohnová syndróm), choroby, a Cushingov syndróm - Cushingov syndróm, akromegália, atď ..
Gemodinamichvskie alebo kardiovaskulárne, hypertenzia vzniknú v dôsledku hemodynamických zmien, najmä z dôvodu mechanických faktorov. Patrí medzi ne systolická hypertenzia s aterosklerózou aortálnej insuficiencie aortálnej chlopne, ductus arteriosus, arteriovenózna fistuly, kompletné AV blok, Pagetova choroba, tyreotoxikóza (niektorí autori zaradiť tento formulár AG typu endokrinný) sistolodiastologicheskaya AG Typ hemodynamického vyvíja s koarktácia aorty.
Neurogénna hypertenzia (asi 0,5% Ag), ktorý má v ohniskových poranenia a ochorenia mozgu a miechy (nádorov, encefalitída, bulbárna detskej obrny, ochrnutie - hypertenzný kríza), excitačné sosudodvigatepnogo centrum miechy spôsobené hyperkapniu respiračné acidózy. Tým ЂostalnymЂ hypertenzia zahŕňa symptomatická hypertenzie u pacientov s polycythemia, karcinoidové syndróm, akútna porfýria, olova otravy, tália predávkovanie prednizolón, katecholamíny, efedrín Ђsyrnoy bolezniЂ -upotreblenie spolu s inhibítormi MAO (iprazid) potraviny, ktoré obsahujú tyramín (niektoré druhy syr a červené víno). Do tejto skupiny patria tiež hypertenzie u žien s neskorým otravy tehotných žien, rovnako ako vysoký krvný tlak plynúce z užívania hormonálnej antikoncepcie ženám.
Príznaky a liečba sekundárnej hypertenzie v mnohých ohľadoch podobné tým, ktoré s hypertenziou. Ale celá rada chorôb môže etiologické liečba: chirurgické odstránenie feochromocytómom, nadobličiek adenómy, rekonštrukčné operácie na obličkové cievy, aorty arteriovenózna fistulah- za prípravky zvyšovať krvný tlak a ďalšie.
Hraničný AH - druh primárnej hypertenzie v mladom a strednom veku osoby, vyznačujúci sa tým, kolísanie krvného tlaku od normálneho do tzv hraničného pásma: 140 / 90-159 / 94 mm Hg. Art. Mierne zvýšené a normálne hodnoty TK jeden druhého, normalizácia krvného tlaku dochádza spontánne. Neexistujú žiadne typické zásadné poškodenie hypertenzie cieľové orgány: hypertrofia ľavej komory, zmeny vo fundu, obličiek, mozgu. BP zvýšila hraničné typu sa vyskytujú približne u 20-25% dospelých, a to až do 50 rokov je väčšia pravdepodobnosť byť zaznamenaný u mužov. Iba 20-25% ľudí s hraničnou hypertenziou ochorie neskôr s esenciálnej hypertenzie (EH) - približne 30% kolísanie krvného tlaku ľudí v prihraničnej oblasti môžu byť skladované počas mnohých rokov alebo všetkých zostávajúcich životného krvného tlaku k normálu v priebehu času.
Esenciálnej hypertenzie (EH) s hraničnou hypertenziou je až 90% všetkých prípadov chronickej zvýšenie krvného tlaku. V súčasnej dobe v rozvinutých krajinách, asi 18 až 20% dospelej populácie trpí GB, t. E. opakujú stúpa krvný tlak 160/95 mm Hg. Art. a vyššie,
Etiológie a patogenézy. neboli stanovené dôvody GB s istotou, aj keď jednotlivé odkazy v patogenéze tohto ochorenia sú známe. Je potrebné zvážiť pri vývoji zahŕňajúce GB dva faktory: noradrenalín a sodný. Noradrenalín, najmä hrá úlohu teórie efektorové činidlo GF Lang o rozhodujúcu úlohu duševné preťaženie a duševné trauma pre vznik GB. Existuje zhoda v tom, že k tvorbe GB, kombinácia genetické predispozície na ochorenia s nepriaznivými účinkami na ľudské vonkajšími faktormi. Epidemiologické štúdie potvrdili súvislosť medzi stupňom obezity a zvýšeným krvným tlakom. Avšak, priberanie na váhe väčšou pravdepodobnosťou pripočítať počet predisposing než skutočných príčin.
Symptómy vnútri. Choroba začína ulice sú len zriedka mladší 30 a staršie ako 60 rokov. Stabilné systolická hypertenzia v mladého muža - základ pre trvalé pátranie po sekundárnej, najmä renovaskulárnou hypertenziou. Vysoký systolický tlak (160-170 mm Hg vyššie. V.) Pri normálnom alebo zníženom tlaku, diastolický ulice cez 60-65 rokov je zvyčajne spojená s aterosklerotického aorty tesnením. CZ prebieha chronicky s obdobiami zlepšenie a zhoršenie. Priebeh ochorenia sa môže meniť v tempe. Rozlišuje sa pomaly progresívne (benígne) a rýchlo progresívne (malígny) ochorenia. S pomalým vývojom ochorenia je etapa 3 GB klasifikácie prijatej Svetovou zdravotníckou organizáciou. V čiastkovom stupni drvenia nie je vhodné.
Krok / (ľahký), vyznačujúci sa tým, relatívne malé zvýšenie krvného tlaku v rozmedzí 160 až 179 (180) mm Hg. Art. systolický, 95-104 (105) mm Hg. Art. - diastolický. Hladina krvného tlaku je nestabilný, počas zvyšok pacienta sa postupne vracia do normálu, ale choroba je už pevne (na rozdiel od hraničnej hypertenzia), zvýšený krvný tlak nevyhnutne vracia. Niektorí z pacientov nezaznamenalo žiadne zdravotné ťažkosti. Iní trpia bolesťami hlavy, zvonenie v hlave, poruchy spánku. zníženie duševnej výkonnosti. Občas tam sú non-system závrat, krvácanie z nosa. Obvykle neexistuje žiadny dôkaz, hypertrofia ľavej komory, EKG sa líšia len málo od normy, niekedy to odráža stav hypersympathicotonia. funkcia obličiek nie je nasusheny- fundus takmer nezmenila.
Krok II (priemer) je odlišné od predchádzajúcich viac vysokých a trvalých hladiny krvného tlaku, ktorý je v pokoji v rozsahu 180-200 mm Hg. Art. systolický a 105-114 mmHg. Art. diastolický. Pacienti sa často sťažujú na bolesti hlavy, závraty, bolesti v srdci, často stenokardicheskie charakter. Pre tento krok je typická hypertenznej kríze. Odhalenie známky poškodenia orgánov: hypertrofia ľavej komory (niekedy len interventricular septum), zmiernenie tónu mám srdcový apex, prízvuk II tón aorty, u niektorých pacientov - v EKG známky subendokardiálnou ischémie. CNS nežiaduce účinky pozorovali rôzne prejavy cievnej nedostatochnosti- prechodnej mozgovej ischémie, mozgovej mŕtvice sú možné. V fundu, okrem zúženie arteriol, pozorovalo stlačenie žíl, ich rozšírenie,
krvácanie, výpotky. Renálny prietok krvi a glomerulárnej filtrácie klesla, aj keď neexistuje skúšobnú moč abnormality.
Krok III (ťažká) je charakterizovaný častejší výskyt cievnych príhod, ktoré sú závislé na výrazné a trvalé zvýšenie krvného tlaku a progresii aterosklerózy, arteriolosclerosis a väčších ciev. BP dosahuje 200-230 mm Hg. Art. systolický 115-129 mmHg. Art. diastolický. Spontánna normalizácia krvného tlaku sa tak nestane. Klinický obraz sa určí ochorenie srdca (angina pectoris, infarkt myokardu, obehové zlyhanie, arytmia), mozog (ischemické a hemoragické infarkty, encefalopatia), fundus (angioretinopathy II, typu III), obličky (zníženie prietoku krvi obličkami a glomerulárnej filtrácie). U niektorých pacientov s štádiu 111 GB, a to napriek značnému a trvalému zvýšeniu krvného tlaku po mnoho rokov neobjavujú závažné cievne komplikácie.
Okrem toho by fázach GB odrážajú jeho závažnosť, vylučovať niekoľko klinických foriem GB. Jedným z nich je hyperadrenergic forma, ktoré sa často prejavuje v počiatočnom období ochorenia, ale môže byť udržiavaná po celý čas jeho priebehu (asi 15% pacientov). Pre jej typické znaky, ako je sinusoeaya tachykardia, nestabilný krvný tlak s prevahou systolickej hypertenzie, potenie, očné lesk, sčervenanie tváre, pocit nevoľnosti pulzácie do hlavy, búšenie srdca, zimnica, úzkosti, vnútorného napätia. Gipergidratatsionnuyu tvar CZ môže byť rozpoznaný také vlastnosti prejavy ako periorbitálny edém a opuch tváre ráno a opuchu prstov a ich necitlivosť a parestézia, kolísanie diurézy s prechodným oligúria, tekutín a soli gipertenzianye krízou, relatívne rýchle blížiaci zadržiavaním sodíka a vody v ošetrení sympatolytické prostriedky (rezerpín, dopegit, klonidín a ďalšie.).
Malígny forma GB - rýchlo postupujúce ochorenie, sa zvýšenie krvného tlaku, na veľmi vysokej úrovni, čo vedie k rozvoju encefalopatie, poruchy videnia, pľúcny edém a akútne zlyhanie obličiek. V súčasnej dobe, malígny prúd GB je extrémne vzácna, častejšie pozorované malígny konečnej sekundárna hypertenzia (renovaskupyarnoy, pielonefriticheskoy et al.).
Liečbu. To sa môže vykonávať za použitia ne-farmakologických a farmakologických metód. Tým, nefarmakologické liečba zahŕňa: a) zníženie telesnej hmotnosti znížením množstva tuku a sacharid, b) obmedzenie príjmu soli (4-5 g denne, a ktoré majú sklon k sodíka a zadržiavanie vody v deň 3 g príjmu tekutín celkom - 1,2-1,5 litrov za deň) a c) kúpeľnej liečby, rehabilitačné techniky a fyzikálnej terapie, g) psychoterapeutické účinky. Samy o sebe, nefarmakologické spôsoby liečby sú účinné najmä u pacientov s 1. stupňa ochorenia. Ale sú stále používané ako podklad pre úspech farmakologickej liečby v ďalších štádiách choroby.
Farmakologická liečba je založená na princípe tzv ЂstupenchatomЂ, ktorá stanovuje vymenovanie určitom poradí liekov s rôznou aplikačnou hľadiska ich účinku pred normalizáciu krvného tlaku, a pri výpadku - prechod na alternatívne plánu.
liečba Protivogiperteneivnoe na prvej obrazovke fáz znázornenú u pacientov s miernou GB (krok 1). Predpísať ústnej jediný liek: beta-blokátory alebo diuretiká. receptor preferencie betaadrenergné, v prípade, že pacient má zvýšenú srdcovú frekvenciu, zvýšenú srdcovú frekvenciu a ďalšie symptómy hypersympathicotonia, úbytok telesnej hmotnosti, dehydratácia, tendenciu sa gipikaliemii alebo k zvýšeniu koncentrácie kyseliny močovej v krvi. Počiatočná dávka propranololu - 80 mg denne (rozdelené do dvoch dávok) - spomalenie srdcovú frekvenciu na 70-60 minút v 1 dochádza počas 2-3 dní, a trvalé zníženie krvného tlaku na hornom konci prvého, druhého týždňa liečby. Následne anaprilina dávka môže byť trochu znížená, alebo pacienti užívajúci liek každý druhý deň, a tak ďalej. G. (So špeciálne overenie BP). Namiesto toho, propranololu možno použiť whisky v dávke 5 mg 1 -2 krát denne. Táto beta-blokátor už indikovaná u pacientov, ktorí na začiatku liečby sú náchylné k spomaľovací impulz, ako aj osoby s ochorením pečene a obličiek.
Diuretiká v prvom stupni spracovania GB predností, keď sa gipergidratatsionnoy forme, sínusová bradykardia, vazospastická reakcie, chronické bronchopulmonálna ochorenia, obezity. Hydrochlorotiazid 25 pacientov mg sa 1 krát za deň v 2-3 dní, intervaly medzi dávkami hydrochlorotiazidu môže byť pretiahnutá k normalizácii krvného tlaku.
Ak sú kontraindikácie beta-blokátory a diuretiká, potom na prvej fáze liečby použitej sympatolytík: klonidín (0,15 mg popoludní) dopegit (250 mg 2 x denne). Tieto prípravky sú indikované u pacientov s diabetom, bronchiálna astma, hypokalémia, dna. Pacienti s stupňa I GB normalizácia krvného tlaku nastane dostatočne rýchlo, takže tu sú povolené prerušované cyklov liečby, za predpokladu, že krvný tlak sa meria často.
čistiace objem v druhom stupni je potrebná u pacientov so stredným závažnosti GB (II stupeň), alebo v prípadoch, keď bola monoterapia neúčinné. Pacient by mal mať dve drogy: a) propranolol (40 mg 3-4 krát za deň) + hydrochlorotiazid (25 až 50 mg 1 krát za deň) - b) whisky (5 mg 3 x denne) a hydrochlorotiazidu (pri rovnakej dávke a) - c) klonidín (0,15 mg 2-3 x denne) a hydrochlorotiazidu (v rovnakej dávke);
g) dopegit (250 mg 3 x denne) a hydrochlorotiazidu (v rovnakej dávke);
d) rezerpín (0,25 mg až 0,1 mg na noc) a hydrochlorotiazidu (v rovnakej dávke).
Výber týchto kombinácií vziať do úvahy kontraindikácie, možné vedľajšie účinky liečiv, liekové interakcie. Druhá skutočnosť je veľmi dôležitá, napríklad, antidepresíva a antipsychotiká neinhibujú účinky beta-blokátory, ale do značnej miery obmedzujú účinok guanetidín dopegita, klonidínu. Avšak, beta-blokátory vo vysokých dávkach môže spôsobiť nočné mory, poruchy spánku. Rezerpín a jeho analógov sú kontraindikované u pacientov s Parkinsonovou chorobou, niektorých duševných chorôb.
Po znížení krvného tlaku režim dávkovania môže byť znížená. Vo výhodnom čase pre pacienta nemá krátkodobé medzery v spôsoboch podľa jedného alebo druhého liečiva. Avšak, na rozdiel od prvej fázy liečby sa stáva systematický, nie výmenného kurzu. Kombinácia dvoch liekov poskytuje normalizáciu krvného tlaku u 2/3 pacientov liečených predĺženou diuretiká môžu spôsobiť hypokaliémiu, takže pacienti by mali byť pravidelne prijímať asparkam (Pananginum) 1 tabletu, 3 krát denne, alebo iný liek draslík. U niektorých pacientov v dôsledku systémového podávania diuretík zvyšuje koncentráciu v plazme trigpitseridov a menej cholesterolu, ktorý vyžaduje lekársky dohľad. Diabetici či osoby so zníženou toleranciou glukózy zaťaženie miesto diuretikami (hydrochlorotiazid, brinapdiksa, chlórtalidónom atď) Určiť veroshpiron 250 mg 2-3 krát denne po dobu 15 dní, s intervalmi po 5 dní.
čistiace objem v tretej fáze je indikovaná u pacientov s ťažkou GB (III stupeň) odhalila v pokoji alebo keď dvaja lieky. Pri terapeutickom programe sú tri lieky v rôznych kombináciách a dávkach: sympatolytické činidlá, diuretiká a periférnej vazodilatácii. Uistite sa, že vziať do úvahy kontraindikácie pre každý z antihypertenzív. Rozšírené kombinované prípravky - adepfan, trirezit-K kristepin (Brinerdin) a niekoľko ďalších - vhodné na použitie u pacientov s štádiu III GB alebo u pacientov so fázy II, GB, ktoré nereagujú na diuretík a sympatolytické. Corinfar (fenigidin), často z radov periférne vazodilatanciá, 10 mg 3-4 krát denne alebo apressin (hydralazínom) 25 mg 3-4 krát denne. V posledných rokoch, zdravotný systém namiesto periférne vazodilatanciá výhodou podáva alfa-blokátory. Napríklad, prazosín (pratsiol) podávaná v počiatočnej dávke 1 mg 2-3 krát denne. Dávka môže byť (pokiaľ je to nutné), aby sa zvyšujú pomaly po dobu 2-4 týždňov, 6-15 mg za deň. Je potrebné mať na pamäti o schopnosti prazosín spôsobiť ortostatickú hypotenziu. Ďalšie a-adrenergný blokátor pacienti fentolamín sa spolu s beta-blokátorom v dávke 25 mg W-krát za deň. Veľmi účinná kombinácia je whisky (15 mg denne), fentolamín (75 mg denne) a hydrochlorotiazid (25 mg denne).
Existujú aj iné, alternatívne možnosti liečby GB v tretej etape. Priradenie labetalol hydrochlorid (trandy) zlúčenie beta- a alfa-adrenergné aktivnost- počiatočná dávka pre orálne podávanie, - 100 mg 3-krát denne, dávka môže byť ďalej zvýšená až na 400-600 mg denne. Kombinácia diuretiká a labetalol prakticky nahrádza použitie troch antihypertenzív. Kaptopril - angiotenzín konvertujúci enzým - je predpísaný predovšetkým u pacientov s ťažkou GB, ako aj jeho komplikácií kongestívneho srdcového zlyhania. Kaptopril 25 mg 3-4 x denne spolu s diuretikom pomáha v mnohých prípadoch dosiahnuť plnú kontrolu nad hladinou krvného tlaku a klinicky významnému zlepšeniu. Celkový efekt je odhalená 7-10 teho dňa liečby.
Liečba v objeme štvrtom stupni sa vykonáva, ak nie je dosiahnutý cieľ v predchádzajúcej fáze, a s rýchlou progresiou ochorenia alebo rozvoja syndrómu malígne hypertenziou. Priradenie dve sympatolytických (často guanetidín zvyšujúce sa dávky) vo vysokých dávkach furosemidu, periférnej vazodilatácii alebo alfa-adrenergný blokátor. Medzi posledne uvedenom výhodnom apressin (až do 200 mg denne), pratsiol (až do 15 mg za deň), kaptopril (75-100 mg denne), diazoxid (600 až 800 mg za deň). Je potrebné si uvedomiť, že zníženie glomerulárnej filtrácie s veľkosťou 30-40 ml / min, a zvýšenie koncentrácie kreatinínu v krvi tiazidových diuretík a ich analógy sú neúčinné a spôsobiť ďalšie poškodenie obličiek.
Liečba pacientov v prvom alebo druhom stupni sa často vykonáva ambulantne. Ak existujú problémy pri výbere účinných liekov, pacienti sú umiestnené v nemocnici po dobu 2-3 týždňov. V tretej fáze liečby liečebného režimu voľba je lepšie začať v špecializovanom kardiologického oddelenia.
Prognóza pán B. Epidemiologické pozorovania ukazujú, že dokonca aj mierne zvýšenie krvného tlaku, zvyšuje niekoľkokrát riziko vzniku budúcej mŕtvice a infarktu myokardu. Početnosť cievnych komplikácií je závislá na veku, v ktorom sa človek ochorie GB:
Prognóza pre mladých zaťažené viac ako choré v strednom veku. V ekvivalentná fáze GB ženy zriedka objavujú cievne nehody ako u mužov. Izolovaná systolická hypertenzia tiež zvyšuje riziko cievnej mozgovej príhody. Včasná liečba je účinná a kontinuálne sledovanie krvného tlaku výrazne zlepšiť prognózu.
Normálny rytmus poskytuje automatizmu sínusovom uzla, sa nazýva sinus. Frekvencia sínusového rytmu u väčšiny zdravých dospelých v kľude je 60-75 tepov / min.
Sínusová arytmia - sínusový rytmus, v ktorom rozdiel medzi R-R intervaloch EKG presahuje 0,1. Respiračné sínusová arytmia - fyziologický jav, to je výraznejší (pulzný alebo EKG) u mladých jedincov, a s pomalým, ale hlboké dýchanie. Faktory zrýchľuje sínusový rytmus (fyzické a emocionálny stres, sympatomimetiká), zníženie alebo odstránenie respiračné sínusové arythmie. Sínusová arytmia nie je spojená s dýchaním, to je vzácne. Sínusová arytmia sám nevyžaduje liečbu.
Sínusová tachykardia - sínusový rytmus s frekvenciou viac ako 1 minútu pri 90-100. U zdravých ľudí, v priebehu cvičenia a emocionálne vzrušenie. Vyhlásil tendencia k sínusovej tachykardii - je prejavom neurocirculatory dystónia, v tomto prípade, tachykardia výrazne znížená pri zadržaní dychu. Dočasne sínusová tachykardia dochádza pod vplyvom atropín, sympatomimetík, s rýchlym poklesom krvného tlaku akejkoľvek povahy, po konzumácii alkoholu. Ďalšie trvalá sínusová tachykardia je na horúčka, tyreotoxikóza, myokarditída, srdcové zlyhanie, anémia, pľúcna embólia. Sinus tachykardia môže byť sprevádzané búšenie srdca.
Liečba by mala byť zameraná na základné ochorenie. Keď tachykardia spôsobené hypertyreóza, sekundárne význam je použitie beta-blokátorov. Keď sínusová tachykardia spojené s neuro dystónia, môže byť užitočné, sedatíva, beta-blokátory (v malých dávkach) - verapamil: tachykardia spôsobené srdcové zlyhanie, srdcové glykozidy podávané.
Sínusová bradykardia -sinusovy rytmus s frekvenciou nižšou ako 55 v 1 min -neredka zdravé, a to najmä vo fyzicky školených osôb v pokoji, vo sne. To je často v kombinácii s výraznou respiračnou arytmiou, niekedy s arytmiou. Sínusová bradykardia môže byť jedným z prejavov neuro dystónia. Niekedy sa vyskytuje v zadnediafragmalnom infarktu myokardu, v rôznych patologických procesoch (ischemických, skleróza, zápalové, degeneratívne) v sínusovom uzle (chorý sinus syndróm. - viď nižšie), so zvýšením vnútrolebečného tlaku, zníženou funkciou štítnej žľazy, niektoré vírusové infekcie pod vplyvom niektorých liekov (srdcové glykozidy, beta-blokátory, verapamil, sympatolytiká, najmä rezerpín). Niekedy bradykardia to prejavuje v podobe nepríjemných pocitov v srdci.
Liečba je zameraná na základné ochorenie. Pri ťažkej sínusová bradykardia, spôsobené neuro dystónia a z iných dôvodov, niekedy efektívne Belloidum, Alupent, aminofylín, čo môže mať dočasný symptomatický účinok. V zriedkavých prípadoch (závažné príznaky) je dočasné alebo trvalé stimulácie.
Ektopických rytmov. S oslabenie alebo ukončenie činnosti sínusovom uzla môže nastať (dočasné alebo trvalé), náhradné mimomaternicových bije, to znamená, že zníženie srdce vzhľadom k manifestácii automatizmu iných častí prevodového systému alebo myokardu. Ich frekvencia je zvyčajne nižšia, než je frekvencia sínusového rytmu. Typicky je distálny ektopické zdroj frekvencia, tým menšia početnosť jeho impulzu. môže dôjsť ektopických sťahov pri zápalových, ischemických, sklerotických zmien v sínusovom uzle a v iných častiach cievneho systému, ktoré môže byť jedným z prejavov syndrómu chorého sínusu (cm. nižšie). Supraventrikulárna ektopický rytmus môže byť spojená s autonómnou dysfunkciou, predávkovanie srdcových glykozidov.
Občas mimomaternicové pauza spôsobená zvýšením mimomaternicovom automatizmu centralizáciu, zatiaľ čo srdcová frekvencia je vyššia ako reprodukčné mimomaternicového rytmu (mimomaternicové zrýchlenom tempe). Prítomnosť ektopický rytmus a jej zdroj je určený samotným EKG.
Vyznačujúci sa tým, fibrilácia konfigurácia rytmus Vlna P mení Diagnostické známky nejasný. Niekedy trvania forma Vlna P a P Q zmeny od cyklu k cyklu, ktorý je spájaný s migráciou kardiostimulátora siení. Atrioventrikulárny rytmus (rytmus z oblasti átrioventrikulárneho zlúčenín) sa vyznačuje tým, inverziou P-vlna, ktorá môže byť detekovaná v blízkosti komory komplex alebo položený na ňom. Pre výmenu atrioventrikulárna rytmus frekvenčnej charakteristiky pri 40-50 po dobu 1 minúty, na urýchlenom-1 60 až 100 min. Ak je aktívnejší ako sinoatriálním uzla a vykonávanie reverznej impulz je blokovaný niekoľko ektopické centrum, potom sú podmienky pre neúplné átrioventrikulárneho dissotsiatsii`, vyznačujúci sa tým, sínusový rytmus obdobie sa striedajú s obdobiami s náhradou atrioventrikulárna (zriedkavé komorová) rýchlosť, ktorá funkcia je viac vzácne atriálnej rytmus (P) a nezávislé, ale častejšie komorový rytmus (QRST). ventrikulárna tlkot ektopická (R pravidelný zub chýba, deformované komorovej komplexy, frekvencia 20 až 50 1 min), sa zvyčajne označuje významné zmeny myokardu, pri veľmi nízkej frekvencii komorových kontrakcií môže prispieť k ischémii životne dôležitých orgánov.
Liečbu. Keď sa nad ektopických rytmov mali liečiť základné ochorenie. Atrioventrikulárneho rytmus a neúplné atrioventrikulárna disociácia spojená s autonómnou dysfunkciou, môže byť dočasne odstránené atropínom alebo atropínu liečivá. Keď ventrikulárna rytmus vzácna, môže byť nevyhnutné dočasné alebo trvalé stimulácie.
Extrasystoly - predčasné kontrakcie srdca, pulz je kvôli vzhľadu sínusového uzla. Arytmia môže sprevádzať akúkoľvek srdcové ochorenia. Nie menej ako polovica času bije nie je spojená s ochorením srdca, a je spôsobená vegetatívnym a psycho-emočných porúch, liečbu drogovej závislosti (najmä srdcových glykozidov), poruchy elektrolytov rôznej povahy, použitie alkoholu a stimulantov, fajčenie, reflexné účinok vnútorných orgánov. Občas extrasystola zistená u zdanlivo zdravých jedincov s vysokou funkčnosťou, ako sú atléti. Pohybová aktivita všeobecne vyvolať arytmie súvisiace s ochorením srdca a metabolické poruchy, a potlačiť arytmia v dôsledku autonómnej dysregulácia.
Beats môže dôjsť v rade, a ďalšie dva - pár a skupina tepov. Rytmus, pri ktorej pre každý normálny systoly by extrasystola nazýva bigemia. Zvlášť nepriaznivé Hemodynamicky neefektívne skoré bije vyskytujúce sa súčasne s zubov T predchádzajúceho cyklu, alebo nie viac ako 0,05 sekundy po jej uzavretí. Ak sú ektopických pulzov generovaných v rôznych ložísk, alebo na rôznych úrovniach vznikajú politopnye extrasystoly, ktoré sa líšia tvarom extrasystolic komplexu na EKG (v rámci jedného výfuku) a najväčší interval predekstrasistolicheskogo. Tieto obchôdzky častejšie z dôvodu podstatných zmien v myokardu. Niekedy je možné po dlhšej rytmické fungujúci mimomaternicového pozornosti, spolu s fungovaním sínusového kardiostimulátora - parasystolie. Parasistolicheskie impulzy riadiť správne (obvykle viac zriedkavé) rytmus, nezávisle na sínusový rytmus, ale niektoré z nich sa zhoduje s refraktérnej periódy okolité tkanivá a nemôžu byť realizované.
Atriálnej extrasystoly na EKG sú charakterizované zmenou tvaru a smeru P vlny a komorového komplexu normálne. Postextrasystolic intervalu nemožno zvýšiť. Keď čoskoro predčasné atriálnej kontrakcie je často pozorované porušenie atrioventrikulárna a intraventrikulárne vedenie (často podľa druhu blokády pravej nohy) vo extrasystolic cykle. Atrioventrikulárny (oblasť atrioventrikulárnych pripojenie) extrasystoly vyznačujúci sa tým, že ozubený P sa nachádza v blízkosti komory komplexu nezmenenom alebo položený na to. Možné porušenie intraventrikulárne vedenie v extrasystolic cykle. Postextrasystolic pauza zvyčajne sa zvyšuje. Ventrikulárne extrasystoly sú viac či menej výrazný QRST komplexné deformácii, ktorá nie je predchádza P vlny (s výnimkou veľmi neskoré ventrikulárne extrasystoly, v ktorom zaznamenaný normálne P-vĺn, P-Q interval, ale skrátené). Množstvo pre- a postzkstrasistolicheskogo intervaloch rovných alebo mierne väčší, než je doba trvania dvoch intervalov medzi kontrakciami sinus. Keď čoskoro bije v pozadí bradykardiu postextrasystolic pauza nemôžu byť (intercalary beatov). Prilevozheludochkovyh extrasystoly na olovo QRS V, je najväčší zub R, smeruje nahor, Kedy pravej komory zubné-S, smerom nadol.
Príznaky. Pacienti necíti žiadne predčasné beaty alebo pocit je ako lepšia zasunúť srdca alebo potopenie srdce. V štúdii impulzu zodpovedá predčasné extrasystola oslabený pulzný vlny alebo pulzný stratu vlny raz a počúvanie -prezhdevremennye srdcové ozvy.
Klinický význam predčasnými sťahmi môžu byť rôzne. Zriedkavé extrasystoly v neprítomnosti srdcových ochorení zvyčajne majú významnú klinickú hodnotu. Zvýšené extrasystoly niekedy označuje zhoršenie stavu (ischemická choroba srdca, myokarditídy, atď.) Alebo glykozid intoxikácie. Časté predčasné atriálnej bije často predzvesťou fibrilácia predsiení. Zvlášť nepriaznivé časté skoro a politopnye skupina a ventrikulárne extrasystoly, že v akútnym infarktom myokardu a srdcové glykozid intoxikáciu môžu byť prekurzory fibrilácie komôr. Časté predčasných sťahov (G alebo viac za 1 minútu) môžu samy o sebe prispieť k zhoršeniu srdcovej nedostatočnosti.
Liečbu. Je potrebné identifikovať a prípadne eliminovať faktory, ktoré vedú k arytmii. Ak extrasystola väzby na konkrétne ochorenie (myokarditída, tyreotoxikóza, alkohol a podobne.), Liečba ochorenia je rozhodujúce pre odstránenie arytmie. Ak sa bije v kombinácii s ťažkými psycho-emočné poruchy (bez ohľadu na prítomnosť alebo neprítomnosť ochorenia srdca), je dôležité, sedatívne ošetrenie. Beats v sínusovej bradykardie, spravidla nevyžadujú antiarytmické terapie, niekedy pretrváva Belloidum (1 tabletu 1-3 krát denne). Zriedkavé extrasystoly v neprítomnosti srdcových chorôb aj všeobecne nevyžadujú liečbu. Ak sa liečba uznáva ukazuje zvolený antiarytmických s ohľadom na kontraindikácie, začína s menšími dávkami, vzhľadom na to, že propranolol (10-40 mg 3-4 krát denne), verapamil (40-80 mg 3- 4 krát deň), chinidín (200 mg 3-4 x denne) v priebehu aktívnej supraventrikulárnej ekstrasistolah- lidokaínu (hmotnosť / hmotnosť 100 mg), prokaínamid (orálna 250-500 mg 4-6-krát denne), fenytoín (100 mg 2-4 krát denne), etmozin (100 mg 4-6 x denne) - s PVC, Cordarone (200 mg 3x denne po dobu 2 týždňov, a následne 100 mg trikrát denne) a disopyramid (200 mg 2-4 x denne) - pod sebou.
Ak sa vyskytnú alebo sa stanú častejšie pri liečbe srdcovými glykozidmi obchôdzky, mali by byť dočasne zrušená menovať drogy draslík. Keď skorý polytopickými ventrikulárne extrasystoly nutné hospitalizovať pacienta, najlepší prostriedok (spolu s intenzívnej liečbe základného ochorenia) je intravenózna lidokaín.
Paroxyzmálna tachykardia -Prístup ektopické tachykardia, vyznačujúci sa tým správnym rytmu s frekvenciou asi 140 - 240 v 1 min s náhlym začiatkom a náhle ukončenie. Etiológie a patogenézy paroxyzmálna tachykardia sú podobné tým úderov.
EKG vo väčšine prípadov môže byť izolovaný supraventrikulárnej (atriálnej a atrioventrikulárnej) a ventrikulárna tachykardia. Predsieňová paroxyzmálna tachykardia je charakterizovaná prísnou rytmu, prítomnosť EKG nezmenené komorové komplexy, u ktorého môžu byť deformované ľahko viditeľné zuba R. predsieňovej tachykardie často sprevádzaná narušením atrioventrikulárny a (alebo) s intraventrikulárne vedenie, často u pravého ramienka bloku. Atrioventrikulárny tachykardia (z oblasti átrioventrikulárneho zlúčenín) je charakterizovaný tým, že má negatívny P vlny, ktorý môže byť umiestnený v blízkosti komplex QRST alebo viac ich aplikovanej. Prísne rytmus pravidelný. Možné intraventrikulárne poruchy vedenia. Vyznačuje EKG siení a atrioventrikulárnej tachykardia nie je vždy možné. Niekedy sa u týchto pacientov je nával na EKG zaznamenal beatov, ktoré sa vyskytujú na rovnakej úrovni. Ventrikulárna tachykardia sa vyznačuje značnou deformácii QRST komplexu. Átrium môžu byť radi, bez ohľadu na komôr v správnom rytme, ale je ťažké odlíšiť P vlna. Tvar a amplitúda komplexu T ORS a izoelektrický vrstevnici mierne líšiť od cyklu k cyklu, rytmus zvyčajne nie je prísne správne. Tieto vlastnosti odlíšiť od komorovej tachykardie supraventrikulárne blokáde ramienka blok. Niekedy sa počas niekoľkých dní po paroxyzmálna tachykardia na EKG zaznamenané negatívne T vlny, aspoň - ofsetové zmeny ST-segmentu, označované ako posttahikardialny syndróm. Takíto pacienti musia byť sledované a vylúčenie, ktoré melkoochagovogo infarkt myokardu.
Príznaky. Nával tachykardia sa obvykle cíti ako srdcový infarkt s jasným začiatkom a koncom, trvajúce od niekoľkých sekúnd až po niekoľko dní. Supraventrikulárna tachykardia sú často sprevádzané ďalšími prejavmi dysfunkcie autonómneho - potenie, močenie bohaté na konci útoku, zvýšenie peristaltiky čriev, mierne zvýšenie telesnej teploty. Predĺžené útoky môžu byť sprevádzané slabosť, mdloby, nepríjemný pocit v srdci, a v prítomnosti srdcového ochorenia - angína, vznik alebo rast srdcového zlyhania. Spoločné pre rôzne typy supraventrikulárna tachykardia je možnosť aspoň dočasnú normalizáciu rytmu v oblasti karotického sínusu masáže. Komorovej tachykardie je menej častá a je takmer vždy spojená s ochorením srdca. Ona nereaguje na krkaviciach sínus masáží, a často vedie k narušeniu prekrvenie orgánov a zlyhanie srdca. Ventrikulárna tachykardia, zvlášť v akútnym infarktom myokardu obdobie môže byť prekurzorom fibrilácie komôr.
Liečbu. Počas útoku nevyhnutné zastaviť zaťaženie, je dôležité uistiť pacienta, použiť, ak je to nutné sedáciu. Vždy je nutné odstrániť pomerne vzácne výnimky, kedy záchvat tachykardia spojené s srdcový glykozid intoxikáciou alebo chorého sínusu (pozri nižšie). - títo pacienti by mali byť okamžite hospitalizovaný v kardiologického oddelenia. Ak sú vylúčené také situácie, potom sa supraventrikulárna tachykardia v prvých minútach útoku vyžaduje stimulácii blúdivého nervu - intenzívna masáž regiónu carotid sinus (kontraindikovaný u starších osôb) striedavo vľavo a vpravo, evokujúce grganie, tlak na brušné svaly alebo očnej buľvy. Niekedy pacient sám prestane útočiť meškanie dychu a snažil zistiť zapnutím hlavu a inej techniky. V prípade poruchy je vhodné opakovať manévre vagotropic a neskôr na pozadí liečby drogovej závislosti. Príjem 40-60 mg propranolol na začiatku napadnutie niekedy zbavuje to o 15 20 min. Rýchlejšie a spoľahlivejšie akty / zavedenie verapamil (4,2 ml 0,25% roztoku) alebo propranolol (5 ml 0,1% roztoku) alebo prokaínamid (5-10 ml 10% roztoku). Tieto lieky sa musí podávať pomaly v priebehu niekoľkých minút, neustále sledovať krvný tlak. Jeden pacient nemôže vstúpiť do verapamil, je propranolol. Keď významná hypotenzia vopred podkožne alebo do svalu mezaton. U niektorých pacientov, efektívne digoxín podávané vnútrožilovo (pokiaľ neobdržal pacient glykozidy v nadchádzajúcich dňoch pred útokom). Ak je útok nezastaví, a pacientov stav zhoršuje (čo je zriedkavé, s supraventrikulárna tachykardia), je pacient odoslaný na kardiológiu nemocnice pre úľavu od útoku spoločným intraatrial alebo pažerákovou predsieňovej stimulácie alebo použite kardioverziu. Liečba komorovej tachykardie by mali spravidla vykonávať v nemocnici. Najúčinnejšia v / lidokaínu (napr., 75 mg / v s opakovaním 50 mg každý 5-10 min, monitorovanie EKG a krvného tlaku, a to až do celkovej dávky 200-300 mg). Pri závažnom stave pacienta spojené s tachykardiou, nemôže byť odložený elektroimpulsního liečbu. Rovnako ako u supraventrikulárne alebo ventrikulárnej tachykardie u účinnej príjem môže byť etatsizina 50-75 mg (denná dávka 75 až 250 mg), a ventrikulárna tachykardia efektívne etmozin - 100-200 mg (denná dávka 1400-1200 mg).
Potom, čo je znázornené návale tachykardia prijímanie antiarytmiká v malých dávkach, aby sa zabránilo opakovaniu, tým lepšie pre to použiť vo vnútri liečivo, ktoré sa paroxysmy.
Fibrilloflutter (fibrilácia predsiení). Fibrilácia predsiení - chaotické zníženie oddelené skupiny fibrilácia svalových vlákien, teda átrium vo všeobecnosti nie je znížený, ale vzhľadom k variabilite átrioventrikulárneho arytmii komôr, obvykle s frekvenciou asi 1 100-150 minút. Flutter siení, fibrilácia kontrakcie pravidelne s frekvenciou asi 250 až 300 na 1 min-frekvenčných komorových kontrakcií určených átrioventrikulárneho prenosu, komorová frekvencia môže byť v rovnakej pravidelný alebo nepravidelný. Fibrilácia predsiení môže byť trvalé alebo parokoizmalnym. Záchvaty sa často predchádza trvalé formy. Flutter predsiení sa vyskytuje v 10-20 krát menšie, než je blikanie, a zvyčajne vo forme záchvaty. Niekedy flutter a fibrilácie predsiení sa striedajú. Fibrilácia predsiení môže dôjsť s mitrálnej ochorenie srdca, ischemickej choroby srdca, tyreotoxikóza, alkoholizmu. Prechodné fibrilácia predsiení je niekedy pozorovaná u infarktu myokardu, srdcová glykozid intoxikácie a alkoholu.
EKG s fibriláciou vlna P chýba, namiesto toho zaznamenané náhodné vlny, ktoré sú najlepšie vidieť v olovených V1-komorových komplexov sledovať zlú tempo. S častým komorového rytmu môže dôjsť k blokáde nohy, typicky s blokom pravého ramienka. V prítomnosti fibrilácie predsiení spolu s poruchami atrioventrikulárny vedenia alebo ovplyvnená liečbou frekvencia komorová frekvencia môže byť menšia (menej ako 60 minút v 1 - bradisistolicheskoe fibrilácia predsiení). Občas sa fibrilácia predsiení v kombinácii s kompletnou atrioventrikulárny blokádu. Keď sa namiesto toho flutter P vlny registrovaný pravidelné fibrilácia vlnu bez prestávky má charakteristické pílkovité View- komorové komplexy nasledovať po každom rytmických 2., 3., a tak ďalej. G. fibrilácia arytmiu vĺn, alebo v prípade, že vodivosť sa často mení.
Príznaky. Fibrilácia predsiení nemusí cítiť zle, alebo sa cíti ako tlkot srdca. Fibrilácia predsiení a flutter s nepravidelným komorového rytmu aritmichen tepu, srdcové ozvy premenlivý zvučnosť. Plniace pulz tiež variabilné a časť srdcovej frekvencie nedáva pulzný vlny (deficit pulz). Flutter predsiení s pravidelným tempom komory môže byť diagnostikovaná iba EKG. Fibrilácia predsiení je komorový rytmus rýchly podporuje vznik alebo rast srdcového zlyhania. Ako dôkaz, a to najmä paroxyzmálna fibrilácia predsiení spôsobuje sklon k tromboembolické komplikácie.
Liečbu. Vo väčšine prípadov, ak je fibrilácia predsiení je spojená s fatálnym ochorením srdca, na liečbu racionálne spomalenie komorovej frekvencie (až 70 až 80 až 1 minúta), pre ktoré je systémové podávanie digoxínu používa s pridaním pokiaľ je to nutné z malých dávok propranolol, prípravkov draslíka. V niektorých prípadoch vyliečiť základné ochorenie alebo jeho exacerbácií (operačné odstránenie chyby kompenzácie tyreotoxikóza, úspešnú liečbu myokarditídy, zastavenie podávania alkoholu), môže viesť k obnoveniu sínusového rytmu.
Niektorí pacienti s perzistentné fibrilácia predsiení trvajúci až 2 roky fibrilácia môžu byť odstránené v nemocnici liek alebo elektrické liečby impulzov. Výsledky liečby je lepšie ako na kratšiu dobu trvania arytmie, fibrilácia menšieho rozsahu a závažnosti srdcového zlyhania. Defibrilácie je kontraindikované u k výraznému zvýšeniu predsieňových tromboembolických komplikácií v bezprostrednej histórii, myokarditída, ventrikulárna rytmus vzácne (nie je v spojení s liečbou) vyjadrené poruchy vedenia, srdcové glykozid intoxikácie, rôzne stavy brzdiaci antikoagulačnú liečbu. Časté záchvaty fibrilácia predsiení v minulosti tiež poukazujú na vyhliadku malého sínusový rytmus.
Pri liečbe perzistentné fibrilácia predsiení spravidla 2-3 týždne defibriláciu a po rovnaký čas po predpísanej antikoagulanty. Vo väčšine prípadov sa účinnej liečby chinidínu. S dobrú znášanlivosť skúšobnej dávky (0,2 g), zvyšujúce sa liečivo podáva v dennej dávke, napríklad: 0,6-0,8-1,0-1,2-1,4 g dennú dávku danej nepatrne s 0,2 g interval 2-2,5 hodiny pod kontrolou EKG. Pre defibrilácie môžu byť použité zlektroimpulsnuyu liečbe, najmä vo vážnom stave pacienta, vzhľadom k arytmii. Okamžitý účinok kardioverzia je mierne vyšší u trepotaní než fibrilácia predsiení. Po obnovení sínusového rytmu, musí byť dlhá a trvalej podpore antiarytmická liečbu, typicky chinidín dávka 0,2 g každých 8 hodín, alebo iné antiarytmické liečivo.
Záchvaty fibrilácia predsiení často ukončené spontánne. Môžu byť odstránené intravenóznym podaním verapamil, digoxínu alebo prokaínamid. intraatrial alebo časté fibrilácia transezofageální elektrostimulácia možno použiť k záchvatu flutter predsiení. S častými záchvatmi vyžaduje systémové podávanie lieku flekainid preventívne. Systematické prijímacie digoxín niekedy podporuje preklad paroxyzmálna fibrilácia predsiení v trvalej forme, ktorá po dosiahnutí racionálnej frekvencie ventrikulárnej rytmus obvykle lepšie tolerovaná ako častými záchvatmi. S častými záchvatmi zle tolerovaná nepôsobí zbytočnú liečbu drogovej závislosti môže byť účinná čiastočné alebo úplné pitva Jeho zväzok (typicky pri srdcovej katetrizácie a použitie elektrokauterizáciu alebo laserové koagulácie) nasledovaný trvalým stimuláciou v prípade potreby. Tento zákrok sa vykonáva v špecializovaných inštitúciách.
Blikanie a ventrikulárna flutter, môže dôjsť k ventrikulárnej asystólia v každom závažným srdcovým ochorením (najčastejšie v akútnej fáze infarktu myokardu), a pľúcna embólia, predávkovaním srdcových glykozidov, antiarytmík, keď zlektrotravme, anestézie, s vnútrosrdcovú manipulácie, v ťažkých všeobecných metabolických porúch ,
Symptómy - náhle zastavenie krvného obehu, vzor klinickej smrti: nie pulz, srdcové ozvy, vedomie, chrapľavý agonal dýchanie, niekedy aj kŕče, rozšírenie zreníc (začína za 45 sekúnd po zastavení prietoku krvi). Rozlíšiť blikanie a chvenie a komorové asystólii môže EKG (prakticky - v zlektrokardioskopii). Ak komorová fibrilácia EKG vyzerá chaotický vlny rôznych tvarov a veľkostí. Krupnovolnovoe blikanie (2-3 mV) o niečo jednoduchšie obojsmerne s adekvátnu liečbu, melkovolnovoe naznačuje hlbokú myokardu hypoxii. Ak fibrilácia komôr je podobný elektrokardiogram EKG počas komorovej tachykardie, ale rytmus častejšie. komorový flutter hemodynamicky neúčinný. Asystólia (t. E. Neprítomnosť srdcovej elektrickej aktivity) zodpovedá priamke EKG. Niektoré pomocné diagnostická hodnota má pred sieňou: Skorá politopnye komorovej predčasných tepov a ventrikulárna tachykardia často predchádzajú blikanie a chvenie z komôr, zvýšenie blokádu - asystólia.
Liečba je znížená na okamžité vonkajšiu masáž srdca, umelé dýchanie, ktorá by mala pokračovať na dosiahnutie účinku (spontánny srdcové ozvy a srdcovej frekvencie), alebo na dobu nevyhnutnú na prípravu na kardioverziu (na žmurknutia a kmitanie) alebo dočasné stimulácia (u asystoly). Intrakardiálne podávanie liekov (chlorid draselný v mihnutia, epinefrín pre asystoly) môžu byť účinné u niektorých pacientov, ak je nainštalovaný povaha arytmie. Počas resuscitačnej dôležité prebytku okysličenie, zavádza hydrogénuhličitan sodný. Pre prevenciu recidívy život ohrozujúce ventrikulárne tachyarytmie je nevyhnutná pre niekoľko dní, než vstúpi do / lidokaín, chlorid draselný, intenzívne liečiť ochorenie.
Blokáda srdce - srdcové abnormality spojené s oneskorením alebo ukončenie impulzu prevodového systému. Lokalizácia rozlíšiť sinoátriová blokády (na úrovni siení myokardu), atrioventrikulárna zhepudochkovye (na atrioventrikulárny uzol) a intraventrikulárne (na úrovni jeho a jeho dôsledky lúča). Podľa závažnosti rozlíšiť vedenia spomaľuje (každý impulz trvale vedená do spodných častí prevodového systému, blokáda 1 stupeň), neúplné blokáda (držaný len časť impulzu, II Stupeň blokády) a úplné blokády (žiadny pulz sa vykonáva, srdcová činnosť sa udržuje ektopickej stredovej referenčné rytmus blok stupeň III).
Poruchy sinoatriálnej a atrioventrikulárne vedenie môže nastať, keď myokarditída, kardiosklerosis, fokálna a degeneratívne lézie myokardu, najmä v oblasti zadnediafragmalnoy stien intoxikáciou, napríklad, srdcové glykozidy, sa zvýšením predominanciou tónu, pôsobením beta-blokátory, verapamil. Porušenie intraventrikulárne vedenie často spôsobené nekrotizujúcej, sklerotické alebo zápalovými procesmi. Nie je ťažké poruchy vedenia (sinoatriálny a atrioventrikulárny blokáda 1 a II stupňa, blokáda pravého ramienka bloku, alebo jeden z vetiev ľavej nohy), niekedy sa vyskytujú u zdravých jedincov. Vrodená kompletné priečny blokáda je veľmi vzácna. Všeobecne platí, že distálnej a vyjadril blokáda, tým vyššia je jeho klinický význam. Všetky bloky môžu byť trvalé alebo prechodné, prechodný blokáda niekedy označujú zhoršenia srdcového ochorenia. Lokalizácia a závažnosť blokáda určená EKG, intrakardiálne spoľahlivejšie, keď je vodivý potenciály registračný systém.
Sinoátriová blok -diagnostiruetsya iba neúplná blokáda: sínusový rytmus alebo sínusová arytmia označené strate jednotlivých komplexov PQRST c vhodne (dvakrát, aspoň trikrát alebo viac) predĺženie diastolický pauza.
Atrioventrikulárny blok 1 stupeň interval P - Q B je rozšírená na viac ako 0,21, avšak predsieňovej impulzy dostať do komôr. Atrioventrikulárny stupeň blok II: samostatné predsieňovej impulzy sú vedené do komôr, ventrikulárna komplex zodpovedajúci padá (na izolované EKG P-vĺn). Keď typ blokáda proximálny (na atrioventrikulárny uzol) takejto straty predchádza progresívne predĺženie Q P interval v rozmedzí 2-8 cykly, a táto doba sa opakujú, niekedy pravidelne. Keď je blokáda distálny typu (v distálnej zväzku His a úroveň) straty jednotlivých cyklov nie sú predchádza postupné predlžovanie intervalu P Q. Blockade distálnej typu prípade s ťažším poškodenia myokardu, sa často zmení v úplnej priečnej blokády. Atrioventrikulárny blok grade-III átrium a pravej komory sú nadšení, ale nezávisle na sebe rytmus. To môžu byť tiež izolované proximálny typ bloku (úzkych QRS, komorovú frekvenciu v asi 40 až 50 min-1 predchádza neúplná blokáda typ proximálnej) a distálny typu (široký QRS, ventrikulárna rytmus frekvenciu okolo 20 až 40 min-1 predchádzajú s, niekedy veľmi krátky, neúplný blokáda distálnej typu). Najpresnejšie stanovenie úrovne blokády je možné záznamovým vnútrosrdcovú potenciálom prevodného systému.
Intraventrikulárne bloky sú spojené s jedným, dva alebo všetky tri vetvy intraventrikulárne Prevodné systém (mono-, bi- a trifastsikulyarnye blokáda). Blokáda predné alebo zadné vetvy vetvy ľavého ramienka so značnou odchýlky elektrického osi srdca, v tomto poradí, vľavo alebo vpravo (posledná menej špecifický príznak: by mali byť vylúčené iné, bežné príčiny EKG správny typ). Pri pravej ramienka blok počiatočnú časť komplexu QRS uložené konečný rozšíril a pílkovité, trvanie QRS uvelichena- zvyčajne na čele V ^ zvyčajne zväčšený a zúbkované zub R, ST segmentu vynechané zub T otritsatelnyy- elektrické osi vo frontálnej rovine sa premieta zlý (S- štandardné EKG vedie k typu). Kombinácia blokády pravej nohy na blokádu jednej z vetiev ľavej nohe (bifastsikulyarnaya blokády), vyznačujúci sa prítomnosťou EKG značky blokádu pravej nohy a významné odchýlky elektrického osi. Blokáda oboch vetiev ľavej nohy, ľavá noha: blokáda QRS komplexu je rozšírený až 0,12, a zazubren- na ľavej strane hrudníka vedie prevláda zuba R, ST4acTO segmente vynechané negatívne T vlny. Trifastsikulyarnaya blok zodpovedá atrioventrikulárny Typ reklamy blokáda III distálny rozsah (viď. Výška).
Príznaky. Pri neúplnej blokáda priečny označené stratovosť a srdcové ozvy. Intraventrikulárne bloky sú často sprevádzané štiepanie tóny, často - blokáda pravého ramienka blok. Kompletné blokáda sa vyznačuje stabilným priečnym bradykardiu, srdcové ozvy trhaný zvučnosť, kŕče (záchvaty TAPS - Stokes - Morgagni). Angina pectoris, srdcové zlyhanie, môže dôjsť k náhlej smrti, keď je plný priečny blokáda, najmä distálnej typu.
Liečbu. Ktoré sú príčinou ochorení, eliminovať faktory, ktoré vedú k blokáde. S neúplným a úplné priečne blokády proximálnej písať niekedy používaný atropín, izoproterenol, aminofylín, ale účinnosť týchto fondov je nestály a nespoľahlivý, v najlepšom prípade, že majú dočasný efekt. Blokáda vedúce k zlyhaniu srdca, a (alebo), periférny krvný obeh, rovnako ako čiastočné a úplné blokády distálnej druhu sa ukazuje použitie dočasné alebo trvalé komorovej elektrickej stimulácie.
syndróm chorý sinus (SSS), je spojená s oslabením alebo zastavenie sínusového uzla automaticitu. SSS jednotka môže byť spôsobená ischémiou priestoru (často s infarktom myokardu, najmä zadnediafragmalnom ako prechodné alebo trvalé komplikácie) cardiosclerosis (aterosklerotických, postmiokarditicheskim, najmä po záškrtu), myokarditída, kardiomyopatia, a infiltratívny poškodenie myokardu. SSS môže byť tiež prejavom vrodenej charakteristiky prevodového systému. Postup pre určenie výskytu SSS, niekedy šíri do ďalších segmentov vaskulárneho systému.
Príznaky. Najtypickejšie Kombinácia sínusová bradykardia alebo existujúcimi bradyarytmiami s záchvaty tachysystolic a ektopických arytmií. Ďalšie prejavy syndrómu: náhradné doby ektopický rytmus a niekedy aj úplné asystólia, migrácia kardiostimulátora, fibrilácia predsiení (typičtěji s ventrikulárna rytmus riedke, ktorá indikuje zapojenie atrioventrikulárneho uzla), sinoatriálna blok, arytmia a tachykardia, supraventrikulárne viac. Je príznačné, že bezprostredne po tachykardia pauza je obzvlášť veľký, neobvyklý nárast pauze môže byť po bije viditeľný. Veľa pacientov so syndrómom chorého uzla nesprevádza nepríjemných pocitov. V niektorých prípadoch to môže byť príznakom nedostatočného prekrvenia mozgu, srdca, zlyhanie srdca, je to možné. Pacienti nemôžu tolerovať vagotropic dopad.
Liečbu. Mnohí pacienti nepotrebujú liečbu. S častými zmenami rytmu, s príznakmi poruchy prekrvenia životne dôležitých orgánov je konštantná alektrokardiostimulyatsiya. Sympatomimetiká a antiarytmiká všeobecne kontraindikované, pretože môžu zodpovedajúcim spôsobom zvýšiť tahikardichesky nebezpečné alebo bradykardické syndróm komponentov. Prognóza je veľmi závislá na choroby, ktorá viedla k vývoju syndrómu.
syndróm preexcitation (Wolff - Parkinson - biela) - EKG syndróm sa skrátením F Q intervalu a QRS expanziu v dôsledku tzv počiatočnej delta - vlny. Syndróm môže byť trvalá alebo prechodná. Je založený na vlastnej rysu prevodového systému (prítomnosť prídavných dráh). Tento syndróm sa môžu objaviť pri narodení alebo manifest neskôr diagnostikovaná iba EKG. Niektoré vodiče môžu zistiť zubov Q, sa mení S - T, čo niekedy vedie k chybnému diagnostike ischemickej choroby srdca, infarkt myokardu, ventrikulárna hypertrofia. Približne polovica pacientov majú rôznu frekvenciu a trvanie paroxyzmálna supraventrikulárna tachykardia, zriedka - fibrilácia predsiení (niekedy veľmi rýchly komorový rytmus - asi 200 1 min). Syndróm môže byť občas kombinovať s akýmkoľvek ochorením srdca.
Liečba v neprítomnosti paroxyzmálna arytmií sa nevyžaduje, aby sa zabránilo dôsledky, ktoré ich (napríklad alkohol) môže vyvolať. liečbu drogovej závislosti a prevenciu paroxyzmálna tachykardia sa vykonáva v podstate rovnakým spôsobom ako v paroxyzmálne supraventrikulárne tachykardiu inej povahy. Verapamil je efektívna častejšie. Digoxín je považovaný za kontraindikovaný v prípade, že syndróm v kombinácii s fibriláciou predsiení. Ak lieky nával neefektívne a pacientov stav zhoršuje, sa uchyľujú k elektrickému ošetrenie impulzov. Ak útoky sú časté a spojené s ťažkými príznakmi, útoky vykonáva preventívnej liečby, výberom účinné antiarytmikum. S častými útokmi a zle tolerovaná a neúčinnosť lieku profylaxiu disekcia použiť ďalšie vodivé dráhy (obvykle transvenóznym elektrokauterizáciu alebo laserovým koagulácie) a následne s trvalým stimuláciou v prípade potreby.
Arteriálny krvný tlak GIPERTENZII- nárast z úst aorty do arteriol, vrátane. V praxi lekár (a tým aj pacient) je zameraný na hodnote tzv tlak ЂsluchaynogoЂ meraná u pacienta po piatich minútach odpočinku v polohe posediačky. Rameno, na ktorej je manžeta namontovaná, musí byť na úrovni srdca, kaučuk Nádoba manžetové laloky rameno pokryje aspoň 2/3, manžeta nemala hýbe na ohybe ohyb. Krvný tlak (TK) bol meraný trikrát v rade a vziať do úvahy najnižšie hodnoty. U dospelých, diastolický krvný tlak zodpovedá fáze V Korotkovovej (vymiznutie tónov) u detí - IV fáza (ostrý oslabenie tónov). Počas prvého vyšetrenia pacienta musí lekár merať krvný tlak na oboch ramenách a pod vhodným pokazaniyah- a nôh.
U zdravých ľudí, 20 -40 rokov ЂsluchaynoeЂ krvný tlak je zvyčajne nižšia ako 140/90 mm Hg. Art. U jedincov vo veku od 41 do 60 rokov - menej ako 145/90 mm Hg. Art. U zdravých ľudí nad 60 rokov systolického krvného tlaku vo väčšine prípadov nepresahuje 160 a diastolický - 90 mm. Hg. Art. Je potrebné rozlišovať medzi sporadické (situačný), akútne mierne zvýšeným krvným tlakom a chronické, často recidivujúce rastom krvného tlaku. Kým prvá sa môže odrážať fyziologické reakcie, druhé smerujú mimo svoje hranice.
K dispozícii je primárny arteriálna hypertenzia (AH) a sekundárna hypertenzia. Vnútri hraníc primárnej hypertenzie rozlíšiť prevažujúci ochorenie nazývané esenciálnej hypertenzie alebo vysoký krvný tlak, a nestabilné štátnej regulácie krvného tlaku, so záľubou pre jeho prechodnú mierny nárast (tento stav sa nazýva hraničné AH).
Sekundárne (symptomatické) AG tvorí asi 10% všetkých prípadov chronickej alebo opakovanej zvýšenie systolického a diastolického krvného tlaku. Ich vznik je spojený s poškodením orgánov alebo systémov, ktoré majú priamy alebo nepriamy vplyv na krvný tlak. Zvýšenie krvného tlaku je jedným zo symptómov ochorení týchto orgánov alebo systémov. Odstránenie alebo vedúci etiologické patologický faktor často vedie k normalizácii krvného tlaku alebo sa výrazne zníži. V závislosti na zapojenie sa do procesu zvyšovania krvného tlaku útvaru sekundárna hypertenzia sú klasifikované takto: 1), obličiek a) parenchýmu b) renovaskulárna 2) endokrinnye- 3) hemodynamické (kardiovaskulárne, mechanické) - 4) neurogénna (fokálne);
5) ďalšie.
Skupina renálnej parenchýmu hypertenzie zahŕňajú hypertenziu v akútnej a chronickej pyelonefritídy a glomerulonefritída, polycystické ochorenie obličiek, vrodenú alebo získanú obštrukčnou hydronefróza, abnormalít obličiek, diabetická glomeruloskleróza, lupus nefritída, ochorenia obličiek s ožarovaním a tak ďalej. D. renovaskulárna hypertenzia (2-5% z celkového AH), môže byť vrodená (napr. v prípadoch, fibromuskulární dysplázia renálnej artérie) a získaných (zvyčajne v dôsledku aterosklerotického zúženia obličkových artérií alebo nešpecifickej aortoarteritis).
Endokrinné AG (asi 2% všetkých hypertenzie) viesť chromafinných feochromocytóm a iné nádory (Paragangliomy), primárny aldosteronizmus (Cohnová syndróm), choroby, a Cushingov syndróm - Cushingov syndróm, akromegália, atď ..
Gemodinamichvskie alebo kardiovaskulárne, hypertenzia vzniknú v dôsledku hemodynamických zmien, najmä z dôvodu mechanických faktorov. Patrí medzi ne systolická hypertenzia s aterosklerózou aortálnej insuficiencie aortálnej chlopne, ductus arteriosus, arteriovenózna fistuly, kompletné AV blok, Pagetova choroba, tyreotoxikóza (niektorí autori zaradiť tento formulár AG typu endokrinný) sistolodiastologicheskaya AG Typ hemodynamického vyvíja s koarktácia aorty.
Neurogénna hypertenzia (asi 0,5% Ag), ktorý má v ohniskových poranenia a ochorenia mozgu a miechy (nádorov, encefalitída, bulbárna detskej obrny, ochrnutie - hypertenzný kríza), excitačné sosudodvigatepnogo centrum miechy spôsobené hyperkapniu respiračné acidózy. Tým ЂostalnymЂ hypertenzia zahŕňa symptomatická hypertenzie u pacientov s polycythemia, karcinoidové syndróm, akútna porfýria, olova otravy, tália predávkovanie prednizolón, katecholamíny, efedrín Ђsyrnoy bolezniЂ -upotreblenie spolu s inhibítormi MAO (iprazid) potraviny, ktoré obsahujú tyramín (niektoré druhy syr a červené víno). Do tejto skupiny patria tiež hypertenzie u žien s neskorým otravy tehotných žien, rovnako ako vysoký krvný tlak plynúce z užívania hormonálnej antikoncepcie ženám.
Príznaky a liečba sekundárnej hypertenzie v mnohých ohľadoch podobné tým, ktoré s hypertenziou. Ale celá rada chorôb môže etiologické liečba: chirurgické odstránenie feochromocytómom, nadobličiek adenómy, rekonštrukčné operácie na obličkové cievy, aorty arteriovenózna fistulah- za prípravky zvyšovať krvný tlak a ďalšie.
Hraničný AH - druh primárnej hypertenzie v mladom a strednom veku osoby, vyznačujúci sa tým, kolísanie krvného tlaku od normálneho do tzv hraničného pásma: 140 / 90-159 / 94 mm Hg. Art. Mierne zvýšené a normálne hodnoty TK jeden druhého, normalizácia krvného tlaku dochádza spontánne. Neexistujú žiadne typické zásadné poškodenie hypertenzie cieľové orgány: hypertrofia ľavej komory, zmeny vo fundu, obličiek, mozgu. BP zvýšila hraničné typu sa vyskytujú približne u 20-25% dospelých, a to až do 50 rokov je väčšia pravdepodobnosť byť zaznamenaný u mužov. Iba 20-25% ľudí s hraničnou hypertenziou ochorie neskôr s esenciálnej hypertenzie (EH) - približne 30% kolísanie krvného tlaku ľudí v prihraničnej oblasti môžu byť skladované počas mnohých rokov alebo všetkých zostávajúcich životného krvného tlaku k normálu v priebehu času.
Esenciálnej hypertenzie (EH) s hraničnou hypertenziou je až 90% všetkých prípadov chronickej zvýšenie krvného tlaku. V súčasnej dobe v rozvinutých krajinách, asi 18 až 20% dospelej populácie trpí GB, t. E. opakujú stúpa krvný tlak 160/95 mm Hg. Art. a vyššie,
Etiológie a patogenézy. neboli stanovené dôvody GB s istotou, aj keď jednotlivé odkazy v patogenéze tohto ochorenia sú známe. Je potrebné zvážiť pri vývoji zahŕňajúce GB dva faktory: noradrenalín a sodný. Noradrenalín, najmä hrá úlohu teórie efektorové činidlo GF Lang o rozhodujúcu úlohu duševné preťaženie a duševné trauma pre vznik GB. Existuje zhoda v tom, že k tvorbe GB, kombinácia genetické predispozície na ochorenia s nepriaznivými účinkami na ľudské vonkajšími faktormi. Epidemiologické štúdie potvrdili súvislosť medzi stupňom obezity a zvýšeným krvným tlakom. Avšak, priberanie na váhe väčšou pravdepodobnosťou pripočítať počet predisposing než skutočných príčin.
Symptómy vnútri. Choroba začína ulice sú len zriedka mladší 30 a staršie ako 60 rokov. Stabilné systolická hypertenzia v mladého muža - základ pre trvalé pátranie po sekundárnej, najmä renovaskulárnou hypertenziou. Vysoký systolický tlak (160-170 mm Hg vyššie. V.) Pri normálnom alebo zníženom tlaku, diastolický ulice cez 60-65 rokov je zvyčajne spojená s aterosklerotického aorty tesnením. CZ prebieha chronicky s obdobiami zlepšenie a zhoršenie. Priebeh ochorenia sa môže meniť v tempe. Rozlišuje sa pomaly progresívne (benígne) a rýchlo progresívne (malígny) ochorenia. S pomalým vývojom ochorenia je etapa 3 GB klasifikácie prijatej Svetovou zdravotníckou organizáciou. V čiastkovom stupni drvenia nie je vhodné.
Krok / (ľahký), vyznačujúci sa tým, relatívne malé zvýšenie krvného tlaku v rozmedzí 160 až 179 (180) mm Hg. Art. systolický, 95-104 (105) mm Hg. Art. - diastolický. Hladina krvného tlaku je nestabilný, počas zvyšok pacienta sa postupne vracia do normálu, ale choroba je už pevne (na rozdiel od hraničnej hypertenzia), zvýšený krvný tlak nevyhnutne vracia. Niektorí z pacientov nezaznamenalo žiadne zdravotné ťažkosti. Iní trpia bolesťami hlavy, zvonenie v hlave, poruchy spánku. zníženie duševnej výkonnosti. Občas tam sú non-system závrat, krvácanie z nosa. Obvykle neexistuje žiadny dôkaz, hypertrofia ľavej komory, EKG sa líšia len málo od normy, niekedy to odráža stav hypersympathicotonia. funkcia obličiek nie je nasusheny- fundus takmer nezmenila.
Krok II (priemer) je odlišné od predchádzajúcich viac vysokých a trvalých hladiny krvného tlaku, ktorý je v pokoji v rozsahu 180-200 mm Hg. Art. systolický a 105-114 mmHg. Art. diastolický. Pacienti sa často sťažujú na bolesti hlavy, závraty, bolesti v srdci, často stenokardicheskie charakter. Pre tento krok je typická hypertenznej kríze. Odhalenie známky poškodenia orgánov: hypertrofia ľavej komory (niekedy len interventricular septum), zmiernenie tónu mám srdcový apex, prízvuk II tón aorty, u niektorých pacientov - v EKG známky subendokardiálnou ischémie. CNS nežiaduce účinky pozorovali rôzne prejavy cievnej nedostatochnosti- prechodnej mozgovej ischémie, mozgovej mŕtvice sú možné. V fundu, okrem zúženie arteriol, pozorovalo stlačenie žíl, ich rozšírenie,
krvácanie, výpotky. Renálny prietok krvi a glomerulárnej filtrácie klesla, aj keď neexistuje skúšobnú moč abnormality.
Krok III (ťažká) je charakterizovaný častejší výskyt cievnych príhod, ktoré sú závislé na výrazné a trvalé zvýšenie krvného tlaku a progresii aterosklerózy, arteriolosclerosis a väčších ciev. BP dosahuje 200-230 mm Hg. Art. systolický 115-129 mmHg. Art. diastolický. Spontánna normalizácia krvného tlaku sa tak nestane. Klinický obraz sa určí ochorenie srdca (angina pectoris, infarkt myokardu, obehové zlyhanie, arytmia), mozog (ischemické a hemoragické infarkty, encefalopatia), fundus (angioretinopathy II, typu III), obličky (zníženie prietoku krvi obličkami a glomerulárnej filtrácie). U niektorých pacientov s štádiu 111 GB, a to napriek značnému a trvalému zvýšeniu krvného tlaku po mnoho rokov neobjavujú závažné cievne komplikácie.
Okrem toho by fázach GB odrážajú jeho závažnosť, vylučovať niekoľko klinických foriem GB. Jedným z nich je hyperadrenergic forma, ktoré sa často prejavuje v počiatočnom období ochorenia, ale môže byť udržiavaná po celý čas jeho priebehu (asi 15% pacientov). Pre jej typické znaky, ako je sinusoeaya tachykardia, nestabilný krvný tlak s prevahou systolickej hypertenzie, potenie, očné lesk, sčervenanie tváre, pocit nevoľnosti pulzácie do hlavy, búšenie srdca, zimnica, úzkosti, vnútorného napätia. Gipergidratatsionnuyu tvar CZ môže byť rozpoznaný také vlastnosti prejavy ako periorbitálny edém a opuch tváre ráno a opuchu prstov a ich necitlivosť a parestézia, kolísanie diurézy s prechodným oligúria, tekutín a soli gipertenzianye krízou, relatívne rýchle blížiaci zadržiavaním sodíka a vody v ošetrení sympatolytické prostriedky (rezerpín, dopegit, klonidín a ďalšie.).
Malígny forma GB - rýchlo postupujúce ochorenie, sa zvýšenie krvného tlaku, na veľmi vysokej úrovni, čo vedie k rozvoju encefalopatie, poruchy videnia, pľúcny edém a akútne zlyhanie obličiek. V súčasnej dobe, malígny prúd GB je extrémne vzácna, častejšie pozorované malígny konečnej sekundárna hypertenzia (renovaskupyarnoy, pielonefriticheskoy et al.).
Liečbu. To sa môže vykonávať za použitia ne-farmakologických a farmakologických metód. Tým, nefarmakologické liečba zahŕňa: a) zníženie telesnej hmotnosti znížením množstva tuku a sacharid, b) obmedzenie príjmu soli (4-5 g denne, a ktoré majú sklon k sodíka a zadržiavanie vody v deň 3 g príjmu tekutín celkom - 1,2-1,5 litrov za deň) a c) kúpeľnej liečby, rehabilitačné techniky a fyzikálnej terapie, g) psychoterapeutické účinky. Samy o sebe, nefarmakologické spôsoby liečby sú účinné najmä u pacientov s 1. stupňa ochorenia. Ale sú stále používané ako podklad pre úspech farmakologickej liečby v ďalších štádiách choroby.
Farmakologická liečba je založená na princípe tzv ЂstupenchatomЂ, ktorá stanovuje vymenovanie určitom poradí liekov s rôznou aplikačnou hľadiska ich účinku pred normalizáciu krvného tlaku, a pri výpadku - prechod na alternatívne plánu.
liečba Protivogiperteneivnoe na prvej obrazovke fáz znázornenú u pacientov s miernou GB (krok 1). Predpísať ústnej jediný liek: beta-blokátory alebo diuretiká. receptor preferencie betaadrenergné, v prípade, že pacient má zvýšenú srdcovú frekvenciu, zvýšenú srdcovú frekvenciu a ďalšie symptómy hypersympathicotonia, úbytok telesnej hmotnosti, dehydratácia, tendenciu sa gipikaliemii alebo k zvýšeniu koncentrácie kyseliny močovej v krvi. Počiatočná dávka propranololu - 80 mg denne (rozdelené do dvoch dávok) - spomalenie srdcovú frekvenciu na 70-60 minút v 1 dochádza počas 2-3 dní, a trvalé zníženie krvného tlaku na hornom konci prvého, druhého týždňa liečby. Následne anaprilina dávka môže byť trochu znížená, alebo pacienti užívajúci liek každý druhý deň, a tak ďalej. G. (So špeciálne overenie BP). Namiesto toho, propranololu možno použiť whisky v dávke 5 mg 1 -2 krát denne. Táto beta-blokátor už indikovaná u pacientov, ktorí na začiatku liečby sú náchylné k spomaľovací impulz, ako aj osoby s ochorením pečene a obličiek.
Diuretiká v prvom stupni spracovania GB predností, keď sa gipergidratatsionnoy forme, sínusová bradykardia, vazospastická reakcie, chronické bronchopulmonálna ochorenia, obezity. Hydrochlorotiazid 25 pacientov mg sa 1 krát za deň v 2-3 dní, intervaly medzi dávkami hydrochlorotiazidu môže byť pretiahnutá k normalizácii krvného tlaku.
Ak sú kontraindikácie beta-blokátory a diuretiká, potom na prvej fáze liečby použitej sympatolytík: klonidín (0,15 mg popoludní) dopegit (250 mg 2 x denne). Tieto prípravky sú indikované u pacientov s diabetom, bronchiálna astma, hypokalémia, dna. Pacienti s stupňa I GB normalizácia krvného tlaku nastane dostatočne rýchlo, takže tu sú povolené prerušované cyklov liečby, za predpokladu, že krvný tlak sa meria často.
čistiace objem v druhom stupni je potrebná u pacientov so stredným závažnosti GB (II stupeň), alebo v prípadoch, keď bola monoterapia neúčinné. Pacient by mal mať dve drogy: a) propranolol (40 mg 3-4 krát za deň) + hydrochlorotiazid (25 až 50 mg 1 krát za deň) - b) whisky (5 mg 3 x denne) a hydrochlorotiazidu (pri rovnakej dávke a) - c) klonidín (0,15 mg 2-3 x denne) a hydrochlorotiazidu (v rovnakej dávke);
g) dopegit (250 mg 3 x denne) a hydrochlorotiazidu (v rovnakej dávke);
d) rezerpín (0,25 mg až 0,1 mg na noc) a hydrochlorotiazidu (v rovnakej dávke).
Výber týchto kombinácií vziať do úvahy kontraindikácie, možné vedľajšie účinky liečiv, liekové interakcie. Druhá skutočnosť je veľmi dôležitá, napríklad, antidepresíva a antipsychotiká neinhibujú účinky beta-blokátory, ale do značnej miery obmedzujú účinok guanetidín dopegita, klonidínu. Avšak, beta-blokátory vo vysokých dávkach môže spôsobiť nočné mory, poruchy spánku. Rezerpín a jeho analógov sú kontraindikované u pacientov s Parkinsonovou chorobou, niektorých duševných chorôb.
Po znížení krvného tlaku režim dávkovania môže byť znížená. Vo výhodnom čase pre pacienta nemá krátkodobé medzery v spôsoboch podľa jedného alebo druhého liečiva. Avšak, na rozdiel od prvej fázy liečby sa stáva systematický, nie výmenného kurzu. Kombinácia dvoch liekov poskytuje normalizáciu krvného tlaku u 2/3 pacientov liečených predĺženou diuretiká môžu spôsobiť hypokaliémiu, takže pacienti by mali byť pravidelne prijímať asparkam (Pananginum) 1 tabletu, 3 krát denne, alebo iný liek draslík. U niektorých pacientov v dôsledku systémového podávania diuretík zvyšuje koncentráciu v plazme trigpitseridov a menej cholesterolu, ktorý vyžaduje lekársky dohľad. Diabetici či osoby so zníženou toleranciou glukózy zaťaženie miesto diuretikami (hydrochlorotiazid, brinapdiksa, chlórtalidónom atď) Určiť veroshpiron 250 mg 2-3 krát denne po dobu 15 dní, s intervalmi po 5 dní.
čistiace objem v tretej fáze je indikovaná u pacientov s ťažkou GB (III stupeň) odhalila v pokoji alebo keď dvaja lieky. Pri terapeutickom programe sú tri lieky v rôznych kombináciách a dávkach: sympatolytické činidlá, diuretiká a periférnej vazodilatácii. Uistite sa, že vziať do úvahy kontraindikácie pre každý z antihypertenzív. Rozšírené kombinované prípravky - adepfan, trirezit-K kristepin (Brinerdin) a niekoľko ďalších - vhodné na použitie u pacientov s štádiu III GB alebo u pacientov so fázy II, GB, ktoré nereagujú na diuretík a sympatolytické. Corinfar (fenigidin), často z radov periférne vazodilatanciá, 10 mg 3-4 krát denne alebo apressin (hydralazínom) 25 mg 3-4 krát denne. V posledných rokoch, zdravotný systém namiesto periférne vazodilatanciá výhodou podáva alfa-blokátory. Napríklad, prazosín (pratsiol) podávaná v počiatočnej dávke 1 mg 2-3 krát denne. Dávka môže byť (pokiaľ je to nutné), aby sa zvyšujú pomaly po dobu 2-4 týždňov, 6-15 mg za deň. Je potrebné mať na pamäti o schopnosti prazosín spôsobiť ortostatickú hypotenziu. Ďalšie a-adrenergný blokátor pacienti fentolamín sa spolu s beta-blokátorom v dávke 25 mg W-krát za deň. Veľmi účinná kombinácia je whisky (15 mg denne), fentolamín (75 mg denne) a hydrochlorotiazid (25 mg denne).
Existujú aj iné, alternatívne možnosti liečby GB v tretej etape. Priradenie labetalol hydrochlorid (trandy) zlúčenie beta- a alfa-adrenergné aktivnost- počiatočná dávka pre orálne podávanie, - 100 mg 3-krát denne, dávka môže byť ďalej zvýšená až na 400-600 mg denne. Kombinácia diuretiká a labetalol prakticky nahrádza použitie troch antihypertenzív. Kaptopril - angiotenzín konvertujúci enzým - je predpísaný predovšetkým u pacientov s ťažkou GB, ako aj jeho komplikácií kongestívneho srdcového zlyhania. Kaptopril 25 mg 3-4 x denne spolu s diuretikom pomáha v mnohých prípadoch dosiahnuť plnú kontrolu nad hladinou krvného tlaku a klinicky významnému zlepšeniu. Celkový efekt je odhalená 7-10 teho dňa liečby.
Liečba v objeme štvrtom stupni sa vykonáva, ak nie je dosiahnutý cieľ v predchádzajúcej fáze, a s rýchlou progresiou ochorenia alebo rozvoja syndrómu malígne hypertenziou. Priradenie dve sympatolytických (často guanetidín zvyšujúce sa dávky) vo vysokých dávkach furosemidu, periférnej vazodilatácii alebo alfa-adrenergný blokátor. Medzi posledne uvedenom výhodnom apressin (až do 200 mg denne), pratsiol (až do 15 mg za deň), kaptopril (75-100 mg denne), diazoxid (600 až 800 mg za deň). Je potrebné si uvedomiť, že zníženie glomerulárnej filtrácie s veľkosťou 30-40 ml / min, a zvýšenie koncentrácie kreatinínu v krvi tiazidových diuretík a ich analógy sú neúčinné a spôsobiť ďalšie poškodenie obličiek.
Liečba pacientov v prvom alebo druhom stupni sa často vykonáva ambulantne. Ak existujú problémy pri výbere účinných liekov, pacienti sú umiestnené v nemocnici po dobu 2-3 týždňov. V tretej fáze liečby liečebného režimu voľba je lepšie začať v špecializovanom kardiologického oddelenia.
Prognóza pán B. Epidemiologické pozorovania ukazujú, že dokonca aj mierne zvýšenie krvného tlaku, zvyšuje niekoľkokrát riziko vzniku budúcej mŕtvice a infarktu myokardu. Početnosť cievnych komplikácií je závislá na veku, v ktorom sa človek ochorie GB:
Prognóza pre mladých zaťažené viac ako choré v strednom veku. V ekvivalentná fáze GB ženy zriedka objavujú cievne nehody ako u mužov. Izolovaná systolická hypertenzia tiež zvyšuje riziko cievnej mozgovej príhody. Včasná liečba je účinná a kontinuálne sledovanie krvného tlaku výrazne zlepšiť prognózu.
Delež v družabnih omrežjih:
Podobno
 Pankreas a srdce bolesť s pankreatitídou
Pankreas a srdce bolesť s pankreatitídou Srdcového rytmu u plodu. Atriálnej a ventrikulárnej arytmie plod
Srdcového rytmu u plodu. Atriálnej a ventrikulárnej arytmie plod Diagnóza a prvá pomoc pri hypotenzného mŕtvice a rytmických poruchami srdcového rytmu
Diagnóza a prvá pomoc pri hypotenzného mŕtvice a rytmických poruchami srdcového rytmu Fenytoín (Dilantin) prvá pomoc
Fenytoín (Dilantin) prvá pomoc Tiesňové starostlivosti v srdcových porúch: preterminal rytmy
Tiesňové starostlivosti v srdcových porúch: preterminal rytmy Postupy srdcové ablácia na prípravu a opis
Postupy srdcové ablácia na prípravu a opis Moskva vedci riadiť srdce so svetlom
Moskva vedci riadiť srdce so svetlom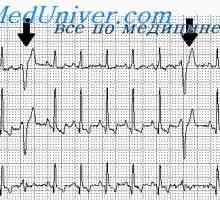 Syndróm adomsa-Stokes alebo ventrikulárna únikový. predčasná komplex
Syndróm adomsa-Stokes alebo ventrikulárna únikový. predčasná komplex Klinická výživa pri ochorení srdca a ciev. infarkt myokardu
Klinická výživa pri ochorení srdca a ciev. infarkt myokardu Typy a príčiny porúch prekrvenia
Typy a príčiny porúch prekrvenia Srdcový tep (arytmia)
Srdcový tep (arytmia) Liečba supraventrikulárne arytmie
Liečba supraventrikulárne arytmie Zdravie encyklopédie, choroba, lieky, lekár, lekáreň, infekcie, súhrny, sex, gynekológia, urológia.
Zdravie encyklopédie, choroba, lieky, lekár, lekáreň, infekcie, súhrny, sex, gynekológia, urológia. Výborná lekárska encyklopédie IC nevronet. lieky
Výborná lekárska encyklopédie IC nevronet. lieky Terapiou myokarditída
Terapiou myokarditída Algoritmus terapia frekvencie a srdcového tepu alebo žmurknutie trepetaniipredserdy
Algoritmus terapia frekvencie a srdcového tepu alebo žmurknutie trepetaniipredserdy Terapia
Terapia Terapia
Terapia Srdcové arytmie a hypertenzie
Srdcové arytmie a hypertenzie Kardio srdce, liečba, príznaky a príčiny
Kardio srdce, liečba, príznaky a príčiny Arytmie syndróm
Arytmie syndróm
 Kardio srdce, liečba, príznaky a príčiny
Kardio srdce, liečba, príznaky a príčiny Srdcového rytmu u plodu. Atriálnej a ventrikulárnej arytmie plod
Srdcového rytmu u plodu. Atriálnej a ventrikulárnej arytmie plod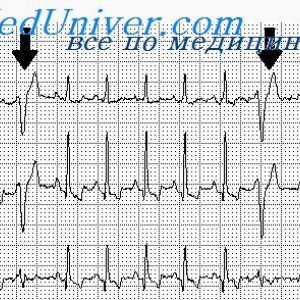 Syndróm adomsa-Stokes alebo ventrikulárna únikový. predčasná komplex
Syndróm adomsa-Stokes alebo ventrikulárna únikový. predčasná komplex Pankreas a srdce bolesť s pankreatitídou
Pankreas a srdce bolesť s pankreatitídou